Formålet med nyfødtscreening er å identifisere alvorlig, medfødt sykdom hos nyfødte. Det er viktig å oppdage sykdommene tidlig, slik at barnet kan få effektiv behandling som kan hindre alvorlig helsetap eller livstruende sykdom. Barna fødes vanligvis uten klare tegn til sykdom[1], og testing av alle nyfødte er derfor eneste mulighet til å oppdage sykdommene og iverksette nødvendige tiltak i tide.
Nyfødtscreening er befolkningsrettet, persontilpasset (presisjons)medisin, og regnes som øyeblikkelig hjelp. For mange av sykdommene som det screenes for handler det om timer eller dager før de berørte barna kan ha alvorlig helsetap eller livstruende sykdom.
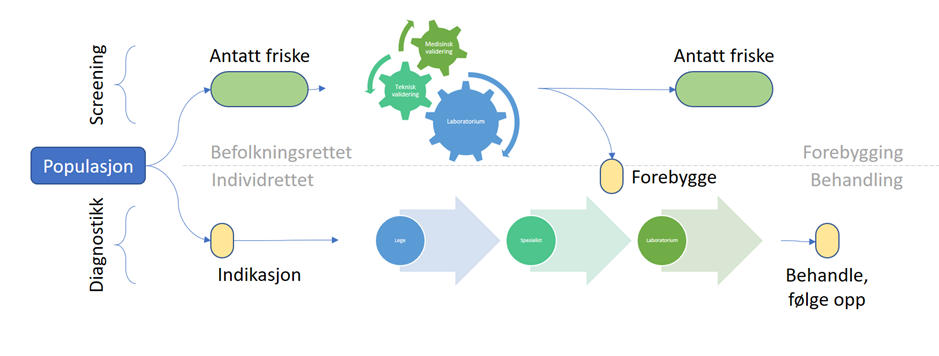
Nyfødtscreening er grunnleggende forskjellig fra diagnostikk og vanlig helsehjelp siden de aller fleste barna som undersøkes antas å være friske på analysetidspunktet. Det vil si at barnet undersøkes for de aktuelle sykdommene uten at det er tegn eller symptomer hos barnet som tilsier sykdom eller antyder hvilken sykdom som barnet eventuelt har. Nyfødtscreening (og annen screening) innebærer en viss risiko for feilvurdering og overbehandling.
Organiseringen av nyfødtscreeningen
Nyfødtscreeningen inngår i Nasjonal behandlingstjeneste for screening av nyfødte og avansert laboratoriediagnostikk ved medfødte stoffskiftesykdommer. Den nasjonale behandlingstjenesten består altså av to hoveddeler:
- Nyfødtscreeningen
- Avansert laboratoriediagnostikk ved medfødte stoffskiftesykdommer
Nyfødtscreeningen er organisert som en avdeling i Barne- og ungdomsklinikken ved Oslo universitetssykehus. Avdelingen integrerer spesialisert barnemedisin og analyser, med gjensidige avhengigheter mellom analytiske og kliniske funksjoner. Avdelingen diagnostiserer, behandler og følger opp barn med medfødte stoffskiftesykdommer[2].
Nyfødtscreeningprogrammet er et komplekst nasjonalt system som starter med informasjon før fødsel, prøvetaking, nasjonal dekkende logistikk, avanserte analysemetoder, spesialisert bioinformatikk og barnemedisin, og sikker oppbevaring av prøvene. På tross av kompleksiteten har nyfødtscreeningprogrammet en median svartid på under 7 dager etter fødsel (medregnet 48 til 72 timer venting før prøvetaking, transporttid og helger/helligdager). I praksis er de aller fleste prøver ferdig analysert første dag prøven kommer til laboratoriet ved Rikshospitalet.
Nyfødtscreening er basert på analyser av en blodprøve fra barnet. Tolkning av analysesvarene baseres på kunnskap om mønstre av bestemte biokjemiske markører (biomarkører) i blodet; mønstre som er karakteristiske for sykdommene/tilstandene som inngår i screeningen. Biomarkører varierer over tid, og variasjonen er ikke nødvendigvis den samme for alle biomarkørene som inngår i analysene. Nyfødtscreeningen må derfor finne et gyllent tidspunkt for testing hvor det er mulig fange opp alle relevante unormale biomarkørmønstre på en god og forutsigbar måte. Nyfødtscreeningen anbefaler at blodprøven tas 48 til 72 timer etter fødsel. Barnet er da i en naturlig fasteperiode der en del metabolske tilstander manifesterer seg biokjemisk, det vil si at biomarkører i blodet vil vise et avvikende mønster hvis barnet har en av sykdommene det screenes for. Anbefalingen om prøvetakingstidspunkt er basert på vitenskapelig dokumentasjon, internasjonal konsensus[3] og nasjonal validering av grenseverdiene for biomarkørene som benyttes (grenseverdier som skiller mønstre hos friske fra mønstre hos syke).
Vurdering av funn fra screeninganalysene er blant annet avhengig av klinisk kompetanse innen barnemedisin for de sykdommene det screenes for. Nyfødtscreeningen fungerer derfor som et permanent tverrfaglig team (multidisiplinært team, MDT) bestående av barneleger, medisinsk og teknisk personale innen biokjemi, genetikk og bioinformatikk. En viktig forutsetning for en nyfødtscreening med høy positiv prediktiv verdi og rask svartid er et tett og dynamisk samarbeid mellom behandlere og teknisk personale som identifiserer kliniske utfordringer og korrigerer analyseverktøyene (algoritmene) som benyttes. Det kreves også kompetanse i tolkning av genvarianter. Dette tette tverrfaglige samarbeidet sikrer at vurderingen av resultatene blir så korrekt som mulig, og bidrar dermed til å hindre sykeliggjøring og overbehandling av friske barn.
Tilstander som inngår i nyfødtscreeningen i dag
Screeningprogrammet i Norge dekker i dag 26 alvorlige og medfødte sykdommer, se vedlegg 7.1. Screeningtilbudet omfatter to endokrinologiske sykdommer, 21 metabolske sykdommer, alvorlig kombinert immunsvikt (SCID) og andre alvorlige T-celledefekter, spinal muskelatrofi (SMA) og cystisk fibrose. Det er viktig å oppdage disse sykdommene tidlig, slik at en raskt kan komme i gang med effektiv behandling som kan hindre eller redusere skadevirkningene.
Inkludering av nye tilstander i nyfødtscreeningen har skjedd gradvis, se også 7.1.
![Figur 1.1.2. Inkludering av nye tilstander i nyfødtscreeningen. Pilotprosjekt for fenylketonuri (Føllings sykdom) ble startet 1967 ved Rikshospitalet, nasjonal screening for fenylketonuri ble innført i 1976. Den største utvidelsen skjedde i 2012, da screeningprogrammet ble utvidet fra 2 til 21 tilstander. Per 2024 screenes det for 26 sykdommer. Mer detaljer om tilstandene i kapittel 7.1. Forslag om å inkludere flere tilstander er på høring[4], se kapittel 1.3. Figur fra Nyfødtscreeningen](https://www.helsedirektoratet.no/rapporter/forslag-til-endringer-i-prosess-for-inkludering-av-nye-sykdommer-i-nyfodtscreeningen/om-nyfodtscreening-og-inkludering-av-nye-sykdommer/om-nyfodtscreeningen/_/attachment/inline/f9a6165e-5c6e-4f8e-ba9c-341ecf4ec525:a0d7c29ca2ce42aab33aec612a6dfe9a565563d6/Bilde2.png)
Pilotprosjekt for fenylketonuri (Føllings sykdom) ble startet 1967 ved Rikshospitalet, nasjonal screening for fenylketonuri ble innført i 1976. Den største utvidelsen skjedde i 2012, da screeningprogrammet ble utvidet fra 2 til 21 tilstander. Per 2024 screenes det for 26 sykdommer. Mer detaljer om tilstandene i kapittel 7.1. Forslag om å inkludere flere tilstander er på høring[4], se kapittel 1.3.
Figur fra Nyfødtscreeningen
Selv om tilstandene det screenes for i dag er sjeldne, vil cirka 1 av 1000 barn som fødes i Norge hvert år ha en av de 26 tilstandene som det screenes for. Det vil si at det kan være mellom 50 og 60 barn årlig som får en tidlig diagnose, og dermed bedre effekt av behandlingstiltakene.
Nyfødtscreening som øyeblikkelig hjelp
Nyfødtscreeningen har en øyeblikkelig hjelp-funksjon, da både timer og dager har påvirkning på prognose. Ved for eksempel den medfødte metabolske sykdommen metylmalonsyreemi (MMA) må barnet få øyeblikkelig behandling i løpet av de første levedagene. Barn med MMA kan ha symptomer allerede før screeningprøven er tatt. Mellom 20 og 25 prosent av barna som får beskjed om sykdom etter at screeningprøven er analysert, har symptomer allerede på varslingstidspunktet, altså tidspunkt for varsling om funn i screeningprøven. I disse tilfellene bidrar nyfødtscreeningen til rask diagnostikk.
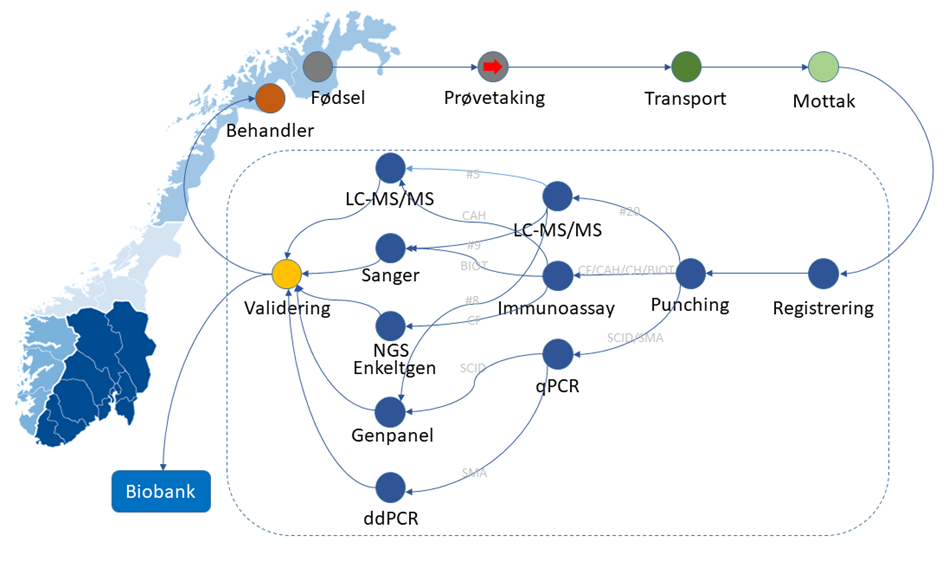
Nyfødtscreeningprogrammet er et komplekst nasjonalt system som starter med informasjon før fødsel, prøvetaking, nasjonal dekkende logistikk, avanserte analysemetoder, spesialisert bioinformatikk og barnemedisin, og sikker oppbevaring av prøvene. På tross av kompleksiteten har nyfødtscreeningprogrammet en median svartid på under 7 dager etter fødsel (medregnet 48-72 timer venting før prøvetaking, transporttid og helger/helligdager). I praksis er de aller fleste prøver ferdig analysert første dag prøven kommer til laboratoriet ved Rikshospitalet.
Figur 1.1.4 og 1.1.5 nedenfor viser spredning og verdi av hvordan biomarkøren TSH for medfødt hypotyreose endrer seg betydelig i de første døgnene etter fødsel. Denne tidsavhengigheten har betydning for evaluering av analysesvaret. Flere av sykdommene det screenes for har et raskt forløp med kritisk behandlings-/ intervensjonsvindu, for eksempel metylmalonsyreemi (MMA) og salttapende medfødt binyrebarkhyperplasi (CAH). Det er derfor spesielt viktig å fange opp disse barna så tidlig som mulig. Det er en tidsavhengighet for mengde og mønster av biomarkører, og det er derfor nødvendig for nyfødtscreeningen å ha referanseområder som reflekterer dette. Et stabilt prøvetakingstidspunkt kan bidra til å redusere noe av variasjonen.
Barnets gestasjonsalder[5] (for eksempel prematur fødsel), fødselsvekt og kjønn kan også virke inn på biomarkørverdiene. T-cell Receptor Excision Circle (TREC) er et eksempel på en biomarkør som påvirkes av disse variablene, og må derfor tas hensyn til i tolkning av resultater i screening for medfødt immunsvikt (figur 1.1.5).
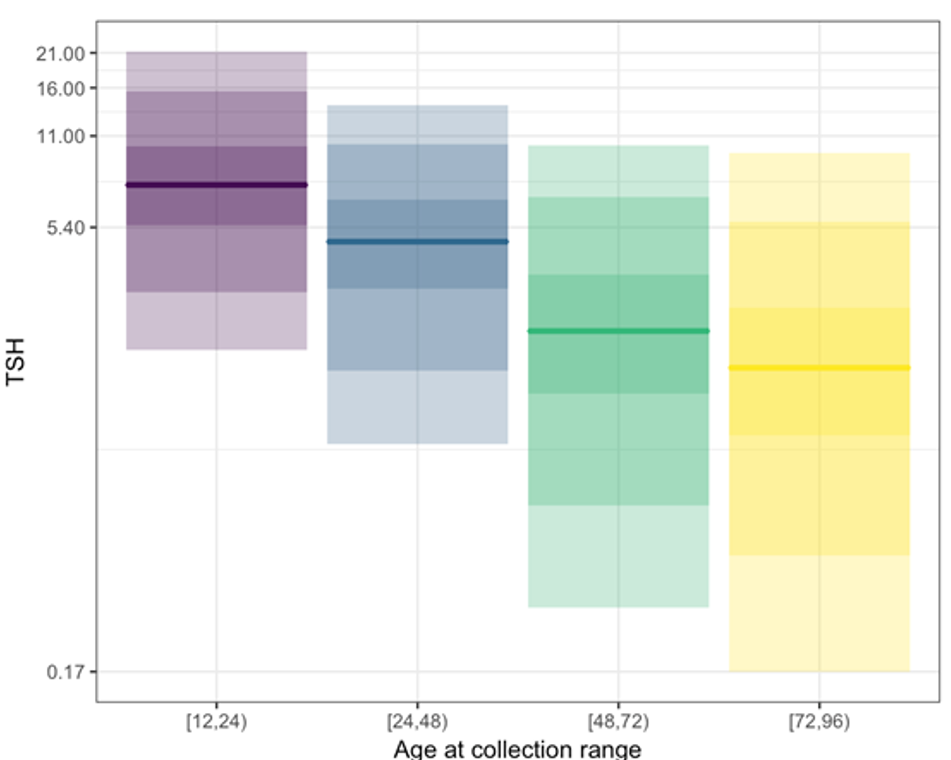
Figuren viser TSH-måling tatt på forskjellige tidspunkt etter fødsel. Data fra 500 000 barn. TSH-verdiene for alle screenede nyfødte viser korrelasjon med barnets alder i timer ved prøvetidspunkt. Prøve tatt etter 12 t, 24 t, 48 t og 72 t etter fødsel. Måling av TSH-verdi med immunoassay brukes som en førstetest i nyfødtscreening for medfødt hypotyreose. Interne data fra prosjekt mellom nyfødtscreeningen i Norge og i California.
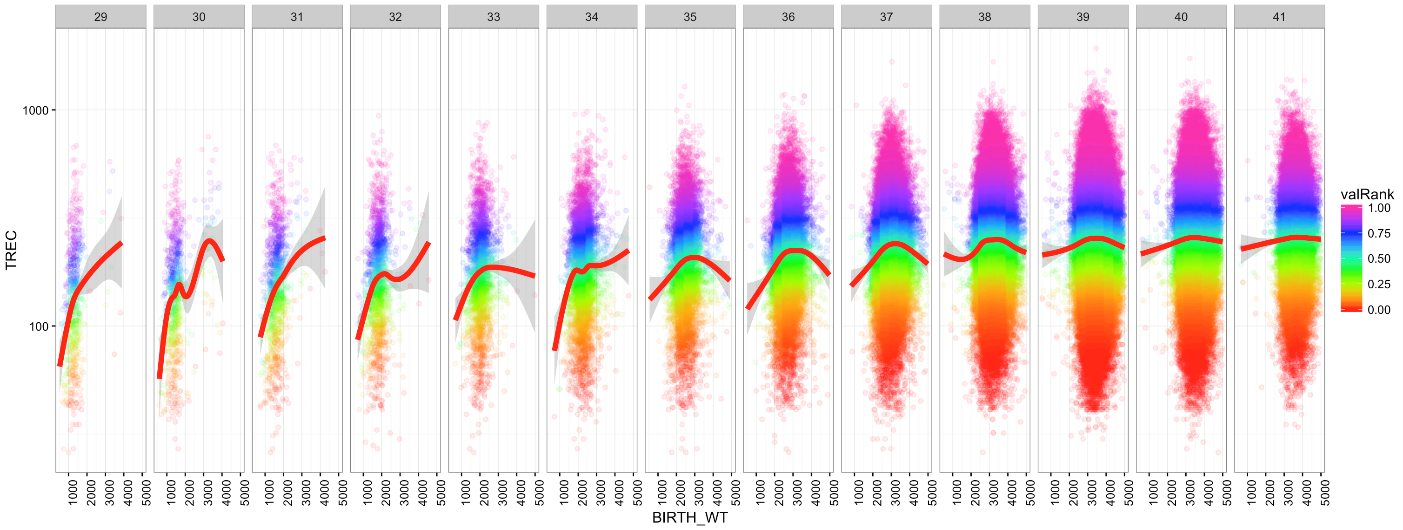
Kvantitering av TREC med kvantitativ PCR-analyse brukes som førstetest i nyfødtscreening for alvorlig kombinert immunsvikt (SCID) og T-cellesvikt. Nyfødte med T-cellesvikt har lav TREC-verdi. Figuren viser at både prematuritet og lav fødselsvekt gir lav TREC-verd selv om ikke barnet har medfødt immunsvikt. Også høy fødselsvekt kan gi lavere TREC-verdi. Data fra 500 000 barn. Interne data fra prosjekt mellom nyfødtscreeningen i Norge og i California.
[1] Hos ca. 20 til 25 prosent av barna som får funn av sykdom gjennom nyfødtscreeningen, er det allerede tegn og symptomer på sykdom når funnet i nyfødtscreeningen svares ut.
[2] Nasjonal behandlingstjeneste for screening av nyfødte og avansert laboratoriediagnostikk ved medfødte stoffskiftesykdommer har i 2024 søkt om oppdatering av tjenestens formelle beskrivelse. Søknaden er sendt linjevei til Helse- og omsorgsdepartementet.
[3] Newborn Screening - ScienceDirect
[4] Høring – Forslag til endringer i forskrift om genetisk masseundersøkelse av nyfødte - regjeringen.no[5] Gestasjonsalder: Tiden fra første dag i siste normale menstruasjonsperiode målt i hele uker. Man øker f.eks. fra 32 til 33 uker først etter 32 uker + 7 dager. Se 15.1 Definisjoner og forkortelser innen Nyfødtmedisin - Helsebiblioteket