Et viktig tema i prosjektets arbeids- og referansegrupper har vært betydningen av en oppriktig unnskyldning når en hendelse burde vært unngått. I litteraturen er dette også et svært sentralt og omtales som sincere apology på engelsk.
Når en uønsket hendelse inntreffer, er det viktig at den erkjennes åpent og ærlig, og at pasienten møtes med medfølelse og en beklagelse. Dette er utdypet i forrige kapittel. Dersom det er åpenbart, eller undersøkelser viser at det har skjedd en svikt, trenger pasient, bruker og/eller pårørende en oppriktig unnskyldning. Å be om unnskyldning kommer først når det er oversikt over hva som har skjedd, og hva skaden skyldes.
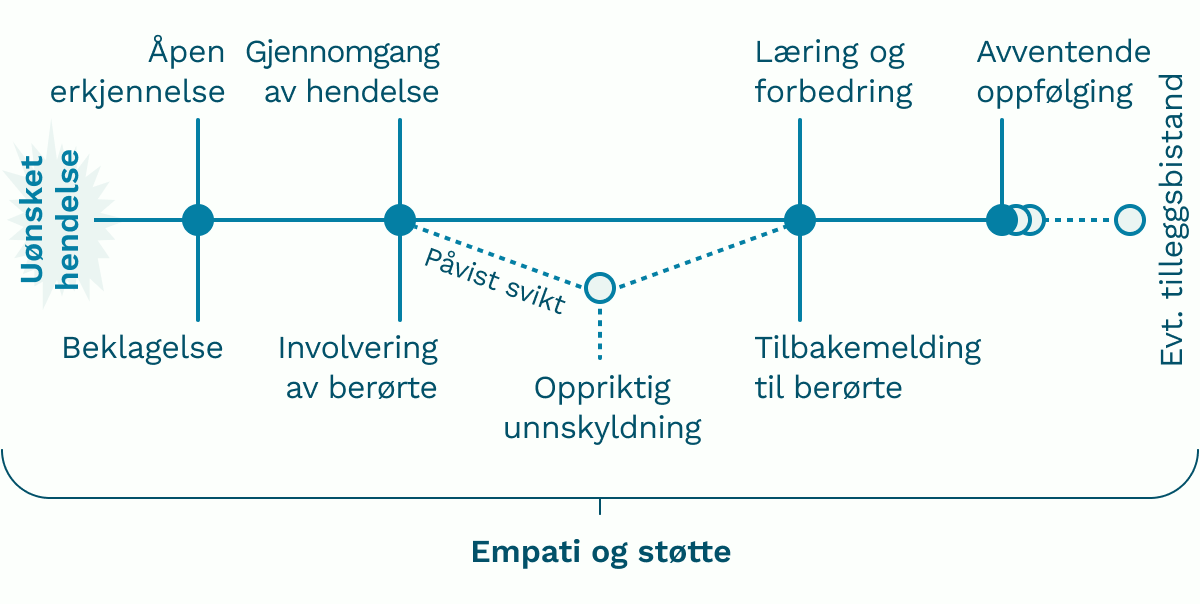
Forskjell på beklagelse og unnskyldning
Det skilles her mellom beklagelse/beklage og unnskyldning/be om unnskyldning/si unnskyld. Beklage kan og skal gjøres så snart en uønsket hendelse har skjedd, selv om årsaksforhold ikke er avklart. Man beklager at det har skjedd en hendelse. Hvis det blir konstatert svikt, skal pasient eller bruker, og eventuelt pårørende, bes om unnskyldning. Man sier unnskyld for noe som er gjort, eller ikke gjort. Dette er språklig sett komplisert, og viktigere enn ordene som brukes, er en erkjennelse av at hendelsen burde vært unngått.
Bak engasjementet for dette temaet ligger erfaringer om at en oppriktig unnskyldning kan være avgjørende for om pasienter, brukere og pårørende klarer å legge hendelsen bak seg. Motsatt kan det være "ødeleggende" å ikke få en unnskyldning. Betegnelsen oppriktig er viktig fordi unnskyldninger som oppleves formalistiske eller påtvungne, kan virke mot sin hensikt.
Pasienter, brukere og pårørende oppgir at det er viktig å få en oppriktig unnskyldning, men at den ikke kan stå alene. Unnskyldningen bør følges opp med:
- handling for å begrense ytterligere skader på pasient/bruker
- læring og forbedring fra helsepersonell og virksomhetens side for å unngå at lignende hendelse skjer igjen [1-4]
Ivaretakelse underveis mens man undersøker hendelsen
Det kan være mange og sammensatte årsaker til at den uønskede hendelsen inntraff, og det er ikke alltid mulig å få klarhet i årsaksforhold. Undersøkelsene av hendelsen og en eventuelt konstatert svikt, kan i noen tilfeller ta lang tid, og det er viktig at de berørte ivaretas både i og etter denne perioden. Det er erfaringer med at hvis det tar lang tid fra hendelsen har inntruffet til unnskyldningen kommer, kan det virke provoserende og i noen tilfeller gjøre det umulig å legge den uønskede hendelsen bak seg fordi unnskyldningen virker påtvunget. Ivaretakende kontakt i en slik venteperiode kan forebygge slike negative pasientopplevelser.
Tillitsgjenopprettende tilnærminger
Litteraturen viser at å be om unnskyldning overfor pasienter, brukere og/eller pårørende som har vært utsatt for en uønsket hendelse, kan bidra til bedre bearbeidelse av hendelsen for de berørte, også helsepersonellet [5] [6]. Det kan også bidra til å opprettholde eller øke tillit til tjenesten og involvert helsepersonell [3] [5] [6] [7]. En oppriktig unnskyldning kan redusere pasientens eller brukerens grad av angst og vegring mot å oppsøke helsetjenesten i fremtiden [8].
Tillitsgjenopprettende tilnærminger (restorative approaches) [9] legger stor vekt på oppriktige unnskyldninger.
Tillit vokste ut av katastrofen
Det var en feilvurdering å gjøre om planen fra keisersnitt til vanlig fødsel, og barnet døde. Om samtalen etterpå forteller foreldrene:
"Før vi rakk å framføre det vi hadde planlagt sa legene, med Stian Westad i spissen, at 'dette er vår feil, dere gjorde alt riktig.' Dermed var tilliten tilbake nesten med det samme."
Et år senere ventet paret neste barnet, og det var Westad de valgte skulle følge dem opp, og som forløste barnet sammen med den samme jordmoren. Westad og familien står frem i håp om at det vil gjøre det lettere å være åpne om feil, slik at de kan forebygges [10] [11].
Moore har undersøkt hva pasienter, brukere og pårørende trenger for å kunne gå videre, eller det hun kaller forsoning. Hun skriver:
"Sørg for oppriktige, kulturelt tilpassede og meningsfulle unnskyldninger til rett tid. Det som oppleves som quasi-unnskyldninger, påtvungne eller "sagt for å ha gjort det", kan gjøre vondt verre. En unnskyldning fra involvert personell oppleves mer oppriktig og meningsfull, enn fra ledere eller andre." [5] s. 788
En oppriktig unnskyldning bør følges opp av påviselige endringer i praksis for å unngå gjentakelser, ellers mister den sin verdi. For sterkt skadede, er kompensjon for økonomisk tap også viktig, forteller Moore. Ellers er det avgjørende å ikke anta, men spørre om hva pasienter, brukere og pårørende trenger, hva er som viktig for dem. Helt sentralt er å lytte til pasientens, brukernes og pårørendes svar og fortellinger. Disse forteller om dårlige opplevelser med å bli avbrutt. Det er for mange en forutsetning for forsoning at de merker de blir forstått, at deres opplevelse av tapet og hvordan det har påvirket deres liv, blir validert. For noen er det å bli hørt, det viktigste for dem.
Det finnes forskjellige betegnelser og definisjoner for gjenopprettende tilnærminger knyttet til oppfølging etter uønskede hendelser [12]. Mye av litteraturen er fra New Zealand og Australia, og bygger på urbefolkningens tradisjoner. Denne tilnærmingen er ellers ikke ukjent i Norge. Konfliktrådet i Norge bruker en arbeidsmetode som har mange likhetstrekk, kalles gjenopprettende prosess, og viser også til opphav i maorikulturen [13].
Tillitsgjenopprettende tilnærminger beskrives som "å møte skade med heling" [15]. Det er en prosess hvor alle involverte – pasienter, brukere, pårørende, helsepersonell og andre ─ inviteres til å ta del. Målet er
"å gjenopprette god psykisk helse (well-being) [16][17] og relasjoner, i tillegg til å forstå hva som har skjedd. Dialogen har derfor til hensikt å adressere skadene, møte behovene, gjenopprette tillit, og fremme bedring for alle berørte" [6] s. 1195
Denne beskrivelsen er samtidig en utdypning av hva som menes med "heling". Et viktig moment er også å klarlegge forpliktelser: hva må gjøres for å følge opp skadene og behovene. og hvem som har ansvar [15] [18].
Gjenopprettende prosesser er et tankesett og en praksis som er i vekst i helse- og omsorgssektoren. Det kan bidra til kulturendring, bedre ivaretakelse og økt pasientsikkerhet [18] [19] [20].
Denne guiden reflekterer en tillitsgjenopprettende tilnærming, med vekt på betydningen av relasjoner og å vise empati, lytte, beklage og eventuelt be om unnskyldning, samt å inkludere de berørte i læring og forbedring.

Praktiske virkemidler
Elementene i en oppriktig unnskyldning
Elementene i en unnskyldning er utviklet av prosjektgruppen, med bakgrunn i erfaringer fra norsk klinisk kontekst, svenske erfaringer (Jacobsson og Baathe, innlegg 09.09.22) og faglitteratur [5] [6] [7] [21] .
Erkjennelse av svikt
En erkjennelse av at det har forekommet svikt, og med det en bekreftelse av pasientens, brukerens og/eller pårørendes opplevelse av at det er gjort noe kritikkverdig som ikke skulle skjedd
Beskrivelse av det som har skjedd
En ærlig forklaring på hva som har skjedd, hva som gikk galt, og hvilke konsekvenser og prognose det medfører for pasient eller bruker. All relevant informasjon om hendelsen deles og ingenting dekkes over.
Tydeliggjøring av at det tas ansvar
Skylden for hendelsen legges ikke på andre, eller på eksterne faktorer (for eksempel utstyr). Personen som ber om unnskyldning, tar klart ansvar for det som har skjedd og det som skal skje videre for å forsøke å korrigere skaden
Utrykk for anger
Oppriktig uttrykk for at man er lei seg for det som er skjedd, og ønsker at det som er gjort var ugjort (eller noe som burde vært gjort, var gjort).
Endring av adferd/praksis
Å forsikre pasient, bruker og/eller pårørende om at de ansvarlige vil foreta endringer for å forhindre at lignende hendelser forekommer, og fortelle konkret hva som er endret eller vil endres.
Eksempler på pseudo-beklagelser og -unnskyldninger
Pasienter, brukere og pårørende kan reagere sterkt hvis de opplever "liksom -beklagelser" og "liksom-unnskyldninger". Det kan gjøre vondt verre. Det kan oppleves som "et dobbelt tillitsbrudd" - først utsettes de for en alvorlig hendelse, og så en dårlig unnskyldning. Her er fire typer slike pseudo-beklagelser og -unnskyldninger:
- å beklage pasientens, brukerens eller pårørendes opplevelse av eller reaksjon på en hendelse, ikke selve hendelsen
- å gi en forklaring på hvorfor behandlingen ble gjort slik den ble gjort, uten å beklage eller be om unnskyldning for det
- når det oppfattes som personen er tvunget til å be om unnskyldning, eller gjør det uten å mene det fordi man blir bedt om det
- når det gjennomføres som en formalitet
Eksempler er "Jeg beklager at du reagerer sånn på det" eller "Du kan godt få en beklagelse hvis det er det du vil".
Hvem bør be om unnskyldning?
Det er leders ansvar at det gis en oppriktig unnskyldning til de berørte. Hvem som skal be om unnskyldning er komplekst, men der det er mulig, og som hovedregel, bør involverte medarbeidere delta i samtalene med pasient, bruker og eventuelt pårørende.
I likhet med de første samtalene bør den som ber om unnskyldning overfor pasient/bruker og pårørende
- ha nærhet til hendelsen
- ha ivaretakende, empatiske evner
- kunne representere virksomheten
Overfor offentligheten og media er det ofte virksomhetens ledelse, i samråd med involverte medarbeidere, som håndterer dette. Det er viktig at vedkommende formidler unnskyldningen på en troverdig måte med en erkjennelse av hva feilen var.
Årsaker til en uønsket hendelse kan ligge på forskjellige nivåer i virksomheten. Dette bør gjenspeiles i hvem som ber om unnskyldning. Samtidig bør det i det konkrete møtet med pasient, bruker og eventuelt pårørende tas hensyn til at de ikke føler seg overveldet, for eksempel av at mange fra ledelsen deltar. Det kan også være at den enkelte behandler ønsker selv å møte pasienten, brukeren og/eller pårørende og be om unnskyldning, selv om svikt er konstatert på et annet nivå.
Se for øvrig forrige kapittel 1.2 og figur 1 for utdypning av vurderingen om hvem som bør møte, avhengig av pasientens, brukerens og eventuelt pårørendes ønsker, hvor alvorlig hendelsen er, og hvorvidt involvert helsepersonell er i stand til å møte.
Etter en gjennomgang av hendelsen kan det også være behov for at ledelsen ber medarbeidere om unnskyldning, for å ha satt dem i en situasjon der en alvorlig hendelse før eller senere ville kunne oppstå [22].
1. Liukka, M., et al., Action after Adverse Events in Healthcare: An Integrative Literature Review. Int J Environ Res Public Health, 2020. 17(13).
2. McVeety, J., et al., Patient and family member perspectives of encountering adverse events in health care: a systematic review. JBI Evidence Synthesis, 2014. 12(7): p. 315-373.
3. Sattar, R., J. Johnson, and R. Lawton, The views and experiences of patients and health-care professionals on the disclosure of adverse events: A systematic review and qualitative meta-ethnographic synthesis. Health Expect, 2020. 23(3): p. 571-583.
4. Mazor, K.M., et al., More than words: patients' views on apology and disclosure when things go wrong in cancer care. Patient Educ Couns, 2013. 90(3): p. 341-6.
5. Moore, J. and M.M. Mello, Improving reconciliation following medical injury: a qualitative study of responses to patient safety incidents in New Zealand. BMJ Qual Saf, 2017. 26(10): p. 788-798.
6. Wailling, J., et al., Humanizing harm: Using a restorative approach to heal and learn from adverse events. Health Expect, 2022. 25(4): p. 1192-1199.
7. Prothero, M.M. and J.M. Morse, Eliciting the Functional Processes of Apologizing for Errors in Health Care: Developing an Explanatory Model of Apology. Glob Qual Nurs Res, 2017. 4: p. 2333393617696686.
8. Prentice, J.C., et al., Association of open communication and the emotional and behavioural impact of medical error on patients and families: state-wide cross-sectional survey. BMJ Quality & Safety, 2020. 29(11): p. 883-894.
9. Også kalt "Restorative Just Culture (RJC)" (Wailling), "Restorative Justice" (Dekker), "Restorative Just and Learning Culture/Approach" (Turner) eller "Conciliation" (Moore). I modellen som brukes i New Zealand, henvises det til utfolk-tradisjoner for konflikthåndtering, som står i kontrast til "retributive", det vil si gjengjeldelse og sanksjonerende, tradisjoner.
10. NRK - Innlandet. De mistet barnet sitt på grunn av legefeil: – Stort av legen å stå fram i media. 2015; Available from: De mistet barnet sitt på grunn av legefeil: – Stort av legen å stå fram i media – NRK Innlandet – Lokale nyheter, TV og radio.
11. Heljesen, V. and C. Roang, Min feil gjorde at barnet døde, in NRK Dokumentar. 2015.
12. Også kalt "Restorative Just Culture (RJC)" (Wailling), "Restorative Justice" (Dekker), "Restorative Just and Learning Culture/Approach" (Turner) eller "Conciliation" (Moore). I modellen som brukes i New Zealand, henvises det til utfolk-tradisjoner for konflikthåndtering, som står i kontrast til "retributive", det vil si gjengjeldelse og sanksjonerende, tradisjoner.
13. Konfliktrådet. Gjenopprettende prosess. 2024 [cited 2024; Available from: https://konfliktraadet.no/om-konfliktradet/restorative-justice/.
14. Aubin, D.L., et al., Support for healthcare workers and patients after medical error through mutual healing: another step towards patient safety. BMJ Open Qual, 2022. 11(4).
15. Dekker, S.W.A. and H. Breakey, ‘Just culture:’ Improving safety by achieving substantive, procedural and restorative justice. Safety Science, 2016. 85.
16. Carlquist, E., Well-being på norsk. 2015, Helsedirektoratet.
17. Det engelske uttrykket "well-being" lar seg vanskelg oversette til norsk. Rapporten "Well-being på norsk" av Carlquist (se referanselisten) tar ikke stilling til hvordan det bør oversettes, og nevner psykisk helse, trivsel, velvære og livskvalitet.
18. Sawin, G., et al., Scoping Review of Restorative Justice in Academics and Medicine: A Powerful Tool for Justice Equity Diversity and Inclusion. Health Equity, 2023. 7(1): p. 663-675.
19. Turner, K., et al., Inconvenient truths in suicide prevention: Why a Restorative Just Culture should be implemented alongside a Zero Suicide Framework. Aust N Z J Psychiatry, 2020. 54(6): p. 571-581.
20. Turner, K., et al., Implementing a systems approach to suicide prevention in a mental health service using the Zero Suicide Framework. Aust N Z J Psychiatry, 2021. 55(3): p. 241-253.
21. Battistella, E.L., Sorry about that. The language of Public Apology. 2014, New York: Oxford University Press. 232.
22. Statens helsetilsyn, Pasient- og pårørendeperspektiv ved alvorlige hendelser. Eksempler og tilsynserfaringer fra Statens helsetilsyns arbeid med varsler om alvorlige hendelser i 2018. 2019. p. 56.