Sammendrag
I hovedsak er det tre endringer i 2025-versjonen:
- Forenklet styringsmodell for nasjonalt kvalitetsindikatorsystem
I oppbyggingen av nasjonalt kvalitetsindikatorsystem var det en omfattende styringsmodell som er beskrevet i rammeverket fra 2018. I dag er mange av funksjonene og gruppene i styringsmodellen ikke operative, og rammeverket er oppdatert iht. dagens situasjon. - Prinsipper og rutiner for avvikling av indikatorer
I tidligere versjoner har oppbygging av systemet med utvikling av flere indikatorer vært i fokus, mens de siste årene har det også vært behov for avvikling og revisjon av indikatorer. Det oppdaterte rammeverket beskriver nå oppdaterte prinsipper, og rutiner for revisjon og avvikling. - Nye tilgrensende rammeverk innen kvalitetsmåling og pasient- og brukersikkerhet
Andre relaterte rammeverk har blitt oppdatert, og to av disse er kort beskrevet i rammeverket for NKI. Se kapittel 1, punkt 1.2. om relaterte rammeverk.
Det reviderte rammeverket beskriver visjon, formål og målgrupper for det nasjonale kvalitetsindikatorsystemet. Rammeverkets formål er å sikre at det nasjonale kvalitetsindikatorsystemet utvikles, driftes og formidles på en måte som gjør at indikatorene oppleves som relevante og nyttige for målgruppene. I rammeverket beskrives det hvilke metoder og prinsipper som skal benyttes for å utvikle, publisere, revidere og avvikle nasjonale kvalitetsindikator
Innledning
Bakgrunn
Helsedirektoratet fikk i 2010 ansvar for etablering, utvikling og drift av et nasjonalt kvalitetsindikatorsystem for helsetjenesten. Da systemet skulle bygges opp ble det opprettet et rammeverk for utviklingsarbeidet[1]. Dette rammeverket ble igjen revidert i 2018[2].
Relaterte rammeverk
Det nasjonale kvalitetsindikatorsystemet i Norge baserer seg på OECDs rammeverk og modell fra 2006[3]. I 2024 lanserte OECD en oppdatert versjon av rammeverket for internasjonal helsesystemanalyse[4]. Det nye rammeverket innlemmer tema som har fått økt oppmerksomhet de siste tiåra; bærekraft og motstandsdyktighet i helsesystemer, klimaendringer som påvirker helsetilstand og helsetjenester, digitalisering og kunstig intelligens, økende krav om effektivitet og begrensede helsebudsjetter. Kvalitet og tilgjengelighet i helsetjenester er fortsatt i kjernen av modellen. Rammeverket er etablert for internasjonal helsesystemanalyse, og en del land har også rammeverk for nasjonale helsesystemanalyser.
I 2024 kom nytt nasjonalt faglig rammeverk for bedre pasient- og brukersikkerhet[5]. Visjonen er at helse- og omsorgstjenesten unngår pasientskader som kan forebygges, og tidlig fanger opp nye risikofaktorer. I rammeverket er det beskrevet tre mål som støtter opp om visjonen: det er trygt å melde; systematisk læring og forbedring, og færre pasientskader. Prioriterte nasjonale innsatsområder i perioden 2024-2027 er kommunale helse- og omsorgstjenester, psykisk helsevern og tverrfaglig spesialisert rusbehandling (TSB), pasientoverganger, riktig legemiddelbruk, og helsetjenesteassosierte infeksjoner. Det vil være behov for statistikk og kvalitetsindikatorer innen alle innsatsområdene, både for å følge med på utviklingen og til bruk i kvalitetsforbedring.
Formål og målgrupper
Det nasjonale kvalitetsindikatorsystemet skal bidra til å sikre likeverdige helse- og omsorgstjenester av god kvalitet. De nasjonale kvalitetsindikatorene skal gi støtte til kvalitetsforbedringsarbeid, virksomhetsstyring og til helsepolitisk styring. I tillegg skal systemet gi offentlig informasjon om kvaliteten på det norske helsesystemet.
Det primære formålet med det nasjonale kvalitetsindikatorsystemet er lovfestet[6] , [7].
Det nasjonale kvalitetsindikatorsystemet har som overordnet mål å:
- Omfatte alle sektorer og fagområder som berører helse.
- Vise indikatorer innenfor alle kvalitetsdimensjoner for de ulike helsetjenester og fagområder.
- Måle tjenestekvalitet, rettigheter og praksis i tråd med eksisterende retningslinjer, veiledere og lovverk.
- Måle effekter ved implementeringer og endringer i helse- og omsorgstjenesten.
- Følge med på utviklingen i helse- og omsorgstjenesten og varsle om negative trender.
- Understøtte kontinuerlig forbedring på tjenestenivå.
Målgrupper for det nasjonale kvalitetsindikatorsystemet er:
- Det politiske nivået, helseforvaltningen og ledere på overordnet nivå i helsetjenesten.
- Helsepersonell og ledere i helsetjenesten på lokale nivåer.
- Pasienter, brukere og pårørende.
- Allmennheten, herunder media og akademia.
Et overordnet mål for kvalitetsmåling av helsetjenesten er at resultatene skal kunne brukes til forbedring. For å oppnå god effekt i kvalitetsforbedringsarbeidet, er det behov for et system der resultatene blir evaluert og sammenlignet over tid i den enkelte virksomhet, og mellom sykehus og regioner, mellom kommuner og fylker, og mellom land.
Kvalitetsforbedring
Kvalitetsforbedring er nødvendig for å utvikle og forbedre tjenestene slik at pasient, bruker og pårørende til enhver tid mottar den beste tilgjengelige diagnostikk, behandling og oppfølging. Kvalitetsforbedring er en kontinuerlig prosess som omhandler både å forbedre områder i helse- og omsorgstjenesten, men også å teste ut innovative og nytenkende ideer. Forskrift om ledelse- og kvalitetsforbedring tydeliggjør ledelsens ansvar i dette arbeidet[8].
Det er utviklet en rekke metoder, verktøy og systematiske fremgangsmåter som er nyttig for arbeidet med kvalitetsforbedring. Noen fremgangsmåter som viser seg å være nyttige er Demings "System of Profound Knowledge", Langley et. al sin modell for kvalitetsforbedring, og Lean-metoden[9].
Typer kvalitetsindikatorer
De nasjonale kvalitetsindikatorene er delt inn i struktur, prosess og resultat og kan benyttes til kvalitetsforbedring i alle ledd av helse- og omsorgstjenesten. Det nordiske kvalitetsmålingsprosjektet[10] har definert dette på følgende måte:
- Strukturindikatorer beskriver helsevesenets rammer og ressurser, herunder helsepersonells kompetanse og tilgjengelighet til utstyr, teknologi og fasiliteter. Indikatorene beskriver forutsetningene og rammene for forebygging, diagnostikk, behandling, rehabilitering og omsorg.
- Prosessindikatorer beskriver konkrete aktiviteter i pasientforløp. Indikatoren gir et bilde av i hvilket omfang helsepersonell har utført bestemte prosedyrer, for eksempel forebygging, diagnostikk, behandling, rehabilitering eller kommunikasjon, i pasientforløp. Prosessindikatorer utvikles på grunnlag av referanseprogrammer eller kliniske retningslinjer, dersom de finnes. Prosessindikatorer uttrykker om pasientene har mottatt de ytelser som de ifølge referanseprogrammer og kliniske retningslinjer bør ha mottatt.
- Resultatindikatorer belyser pasientens gevinst i form av overlevelse, symptomatiske og laboratoriekarakteristika, pasientens fysiske tilstand eller psykiske reaksjon på sykdom, samt tilfredshet med behandling.
Rammeverk
Rammeverket redegjør for hvilke kriterier som legges til grunn ved utvikling, publisering, revisjon og avvikling av nasjonale kvalitetsindikatorer. Rammeverket sier ikke hvilke kvalitetsindikatorer som skal inngå, men gir prinsipielle retningslinjer og avklaringer hva angår:
- Kvalitetsbegrep og kvalitetsdimensjoner
- Kriterier for utvelgelse av indikatorer
- Kriterier for revisjon og avvikling av indikatorer
Rammeverket er lagt opp til å tilpasse andre relevante nasjonale kvalitetsprosjekter og internasjonale aktiviteter som Norge deltar i på kvalitetsindikatorområdet.
Kvalitetsbegrep og kvalitetsdimensjoner
For helse- og omsorgstjenesten innebærer god kvalitet at tjenestene:
- er virkningsfulle
- er trygge og sikre
- involverer brukere
- er samordnet og preget av kontinuitet
- utnytter ressursene på en god måte
- er tilgjengelig og rettferdig fordelt
Disse nøkkelelementene må vurderes når det gjelder brukernes behov for helsetjenester i et livstidsperspektiv (forbli frisk, bli bedre, mestre livet med sykdom eller nedsatt funksjonsevne, mestre slutten av livet). Samtidig skal disse elementene knyttes opp mot indikatorer for befolkningens helse, samt helsesystemets effektivitet og likeverdighet.
Virkningsfull beskriver grad av ønsket resultat, gitt at riktig evidens-basert helsetjeneste tilbys alle som kan ha positiv effekt av denne, men ikke til dem som ikke oppnår effekt av tjenesten (Arah et al, 2003; WHO, 2000; AHRQ, 2004). Effekten av tjenesten måles etter hvorvidt en mulig forbedring faktisk oppnås gjennom ytelse av helsetjeneste (Donabedian, 2003; Donabedian 1980). I tillegg måles effekten av en prosess ved å se på ønsket utfall, uten feil (Juran og Godfrey, 2000)[11].
Trygg og sikker omfatter hvorvidt helsetjenester unngår, forebygger og begrenser uønskede hendelser eller skade som oppstår i prosessen med å yte helsetjenester (National Patient Safety Foundation, 2000). Dimensjonen er nært beslektet med virkningsfull, men skiller seg tydelig fra denne ved at fokus primært er på forebygging av utilsiktede og uønskede pasientrelaterte hendelser.
Involvere brukere og gi dem innflytelse har fokus på effekt av helsetjenester sett fra pasientens og brukeren sitt ståsted, samt hvordan systemet møter og behandler pasienter og brukere, også med forventinger som ikke er helserelaterte. Kvaliteten i helsetjenesten måles blant annet gjennom pasient- og brukererfaringer. Sentrale områder er kommunikasjon, opplevd omsorg og pasient- og brukerforståelse av egen situasjon.
Samordnet og preget av kontinuitet måler om helsetjenester er koordinerte over tid og på tvers av behandlingsnivå og institusjoner, for ulike pasient- og brukergrupper. Pasienten og brukeren er sentrale for mål på kvalitet, og dimensjonen er overlappende med «involvere bruker».
Effektiv utnyttelse av tilgjengelige ressurser for å oppnå maksimal positiv effekt (JCAHO, 1997). OECD har benyttet begreper som «makro- og mikroøkonomisk effektivitet». Makroøkonomisk effektivitet refererer til geografisk og nivåmessig allokering av ressurser i helsesystemet. Mikroøkonomisk effektivitet refererer til hvor mye helse systemet får ut av hver krone, for de ulike helsetjenestene.
Om helsetjenester er tilgjengelig og rettferdig fordelt måler hvor lett tilgjengelig helsetjenester er for pasienter og brukere. Tilgjengelighet kan avhenge av fysisk beliggenhet, økonomi og psykososiale forhold. Om helsetjenester er rettferdig fordelt avhenger av om alle potensielle brukere ivaretas og har lik mulighet til å benytte tjenesten. Denne dimensjonen har også fokus på fordeling av helsetjenester, og helsetjenestenes positive effekt på befolkningen.
Kvalitetsdimensjonene er operasjonalisert i måleområder. Måleområdene svarer på hvordan de ulike dimensjonene av kvalitet skal måles. De er retningsgivende for hva som kan måles innenfor et fagområde for å gi et helhetlig bilde. Måleområdene er beskrevet i vedlegg 1. Det er ikke nødvendig å utvikle kvalitetsindikatorer innenfor alle måleområdene innen et fagområde.
Arbeidsprosesser
- utvikling, publisering, revisjon og avvikling
Helsedirektoratet har fire hovedoppgaver knyttet til det nasjonale kvalitetsindikatorsystemet:
- Utvikle nye nasjonale kvalitetsindikatorer
- Publisere eksisterende nasjonale kvalitetsindikatorer
- Revidere eksisterende nasjonale kvalitetsindikatorer
- Avvikle eksisterende indikatorer
Det er utarbeidet standardiserte prosesser for å ivareta de fire hovedoppgavene. Figur 1 beskriver disse oppgavene på overordnet nivå. Standardiserte arbeidsprosesser er en viktig forutsetning for god forankring i fagmiljøer og sammenlignbarhet på resultater. Alle kvalitetsindikatorer utarbeides i Helsedirektoratets standard mal for kvalitetsindikatordefinisjon.
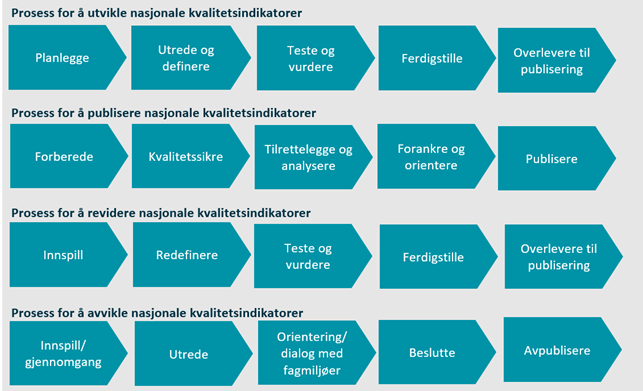
Utvikle nasjonale kvalitetsindikatorer
Prioritering og valg av områder for kvalitetsindikatorer
Prinsipper som er styrende for valg av hvilke områder som det skal prioriteres å utvikle nye nasjonale kvalitetsindikatorer på er:
- Politiske beslutninger og satsningsområder (tildelingsbrev, oppdragsbrev m.m.)
- Målsettinger gitt i nasjonale faglige retningslinjer, nasjonale veiledere o.l.
- Innspill/dialog med kommuner og helseforetak – behov for indikatorer til styring og kvalitetsforbedring
- Balansert fordeling mellom primær- og spesialisthelsetjenesten
Valg, utvikling og testing av nye kvalitetsindikatorer vil til en viss grad måtte tilpasses indikatortype og område, men bør i prinsippet omfatte:
- En planleggingsfase med organisering av konsensusprosesser og valg av områder for måling.
- En utviklingsfase med informasjons- og kunnskapsinnhenting, seleksjon og utvikling av indikatorer og indikatorsett.
- En testfase med pilottesting og evaluering av de valgte indikatorene på basis av aktuelle datasett.
Konsensusprosesser skal benyttes i arbeidet med utvikling og revisjon av kvalitetsindikatorer for å ivareta både det vitenskapelige og faglige aspektet, samt den helsepolitiske og verdimessige dimensjonen. Den endelige beslutningen om hvilke indikatorer som til enhver tid skal være nasjonale kvalitetsindikatorer tas av Helsedirektoratet.
Ved valg av nasjonale kvalitetsindikatorer skal fem kriterier anvendes. Kvalitetsindikatorene skal:
- Være betydningsfulle og påvirkbare
Kvalitetsindikatoren må ha relevans ved å dokumentere helsepolitisk og samfunnsmessig betydning av målingen. Det bør finnes virkemidler for å kunne forbedre kvaliteten på den aktuelle helsetjenesten. - Være vitenskapelig begrunnet
Kvalitetsindikatoren må måle etablert praksis i helsetjenesten basert på eksisterende lovverk, nasjonale eller internasjonale retningslinjer, veiledere og forskning. - Være nyttige
Resultatene på kvalitetsindikatoren må gjøres tilgjengelig på en slik måte at målgruppene kan bruke indikatoren til sitt formål (valg av behandlingssted, kvalitetsforbedring og styring). - Være gjennomførbare
Kvalitetsindikatorene må baseres på tilgjengelige data og relevante rapporteringer slik at innhenting av resultater ikke blir for kostbart eller ressurskrevende. Dataene må være sammenlignbare både mellom behandlingssteder og over tid. - Publiseres jevnlig
Resultatene må være enkle å forstå og må publiseres jevnlig for å ha aktualitet for målgruppene.
I tillegg bør det vurderes om resultatene bør være sammenlignbare internasjonalt, dersom det publiseres tilsvarende indikatorer hos OECD eller andre aktører.
Data og datakilder
Det nasjonale kvalitetsindikatorsystemet må baseres på data av tilstrekkelig kvalitet. Datagrunnlaget må også oppfylle krav fra gjeldende lover og forskrifter om behandling av helseopplysninger.
Datakilder for de nasjonale kvalitetsindikatorene skal vurderes ut fra følgende kriterier:
- Dekningsgrad
- Fullstendighet av opplysninger (kompletthet)
- Mulighet for dataanalyse på relevant nivå (for eksempel institusjon eller behandler)
- Tilgjengelighet og konsistens over tid
- Korrekthet (validitet og reliabilitet) og sporbarhet
- Aktualitet
Primære datakilder bør være sentrale registre, enten kvalitetsregistre eller helseregistre, etablert med hjemmel i helseregisterloven § 8. For en stor del av de sentrale registrene er kvalitetsmåling å anse som en del av formålet, slik at dette kan gjøres innenfor hjemmelen til det enkelte registeret. Dette innebærer videre at helseopplysninger kan samles inn med hjemmel i forskrift til det enkelte register.
Troverdigheten og validiteten til dataene
Verdien av bruk av kvalitetsindikatorer er avhengig av at dataene er korrekte. De skal blant annet registreres på samme måte og med de samme kriterier alle steder, og over hele den aktuelle tidsperioden. En viktig del av utvikling og uttesting av indikatorer er derfor å validere datagrunnlaget, samt å identifisere kritiske suksessfaktorer for å forbedre og sikre datakvalitet der den viser seg å være for svak. En viktig del av arbeidet for å sikre god datakvalitet er å tidlig involvere aktører som arbeider med kodeverk, terminologi og standardisering, og sikre god rapportering til sentrale helseregistre og medisinske kvalitetsregistre.
Dataene må ha nasjonalt omfang og være knyttet til institusjoner/helsetjenesten
Dataene bør støtte et nasjonalt perspektiv og samles inn ved bruk av metoder som begrenser eventuelle skjevheter som oppstår på grunn av at visse populasjoner eller geografiske områder er utelatt. I tillegg må dataene egne seg for analyser på relevant nivå, og være geografisk sammenlignbare. Datagrunnlaget må dekke de institusjonene/behandlerne det skal rapporteres for.
Tilgjengelighet og konsistens over tid
De nasjonale kvalitetsindikatorene bør kunne følge opp helse- og omsorgstjenestene og identifisere områder med forbedringspotensial over tid. Derfor er det mer nyttig med data som registreres kontinuerlig fremfor data som registreres sporadisk. Konsistente data kan skaffes fra datakilder hvor data er registrert på samme standardiserte måte over tid og på tvers av datakildene.
Tidsaktualitet
Datamateriale som er tidsaktuelt er å foretrekke fremfor data hvor det er lang tid mellom registreringstidspunktet og tidspunktet for når dataene tilgjengeliggjøres.
Muligheten til å foreta analyser basert på grupper eller tilstander/sykdommer
En viktig dimensjon for det nasjonale kvalitetsindikatorsystemet gjelder likhet eller likeverdighet på tvers av undergrupper og sykdommer i befolkningen. Datakildene som velges bør kunne støtte målingen av tjenestekvaliteten hos ulike grupper i befolkningen, slik som barn, eldre og ulike tilstander/sykdommer.
Publisere nasjonale kvalitetsindikatorer
Nasjonale kvalitetsindikatorer skal publiseres jevnlig, men frekvensen vil variere for de ulike indikatorer avhengig av hyppigheten på innrapportering og tilgang på data. Målet er alltid at resultatene som publiseres skal være så ferske som mulig og publiseres på lavest mulige nivå. Det er en målsetting at det skal være mulig å se resultatene på nasjonalt, regionalt, fylke, kommunalt nivå og om mulig helt ned på behandlingsstedsnivå.
Før publisering skal resultater forankres både internt i Helsedirektoratet og med eksterne fagmiljø og helsetjenesten, som de regionale helseforetakene (RHF)/helseforetak (HF), kommuner og kommunesektorens interesseorganisasjon (KS).
Føringer for visningene på helsedirektoratet.no:
- Visningen skal være tilpasset de ulike målgruppene slik at indikatorene oppleves som forståelige og informative.
- Indikatorene skal oppdateres så ofte som mulig, slik at resultatene er aktuelle og kan benyttes av alle målgrupper.
- Indikatorene skal være søkbare.
- Indikatorene skal grupperes og settes sammen til pakker for ulike fagområder som til sammen gir et mer helhetlig bilde av kvaliteten enn hva én enkelt indikator kan vise.
- Det skal være mulig å se resultater på alle indikatorene for et bestemt behandlingssted, helseforetak, helseregion, kommune eller fylke.
- Det skal være mulig å følge utvikling av resultater over tid.
- Det skal være mulig å sammenlikne resultater på tvers av behandlingssted, helseforetak, helseregion, kommune og/eller fylke, samt på internasjonalt nivå der hvor det eksisterer tilsvarende indikatorer.
- Utfyllende informasjon om datakilde, hva som måles og hvordan resultatene skal tolkes skal være tilgjengelig på en måte som er forståelig for de ulike målgruppene.
- Alle resultater skal gjøres tilgjengelige som åpne data.
- Publisering av data og resultater skal følge kravene til personopplysningsloven (GDPR)
Revidere nasjonale kvalitetsindikatorer
Alle publiserte kvalitetsindikatorer skal revideres ved behov. Revisjonen dokumenteres gjennom versjonskontroll og arkiveres i Helsedirektoratets arkivsystem. Formålet med revisjon er å sikre at indikatordefinisjonen er i tråd med endringer i gjeldende lovgivning, nasjonale retningslinjer, og det datagrunnlaget som til enhver tid ligger til grunn for publisering. Det betyr at kvalitetsindikatorene må revideres ved:
- Endringer i helselovgivning og forskrifter.
- Endringer i nasjonale retningslinjer og veiledere.
- Endringer i datakilder.
- Endring i variabler i registrene.
- Endring i helsefaglige eller administrative kodeverk.
- Endring i meldingsutveksling.
Ved hver publisering av nasjonale kvalitetsindikatorer vurderes datakvaliteten (validitet og reliabilitet) på de indikatorene som publiseres. Dersom datakvaliteten på en indikator over tid anses som svak (manglende validitet og reliabilitet) vil indikatoren enten ikke oppdateres med nye resultater før datakvaliteten er god nok igjen (midlertidig stans), revideres eller avvikles som en nasjonal kvalitetsindikator. Beslutninger om midlertidig stans i publisering av en nasjonal kvalitetsindikator grunnet manglende data eller dårlig datakvalitet tas av Helsedirektoratet. Dersom en indikator skal revideres eller avvikles av andre årsaker enn dårlig datakvalitet skal relevante fagmiljøer/sektoren trekkes inn i arbeidet.
Avvikle nasjonale kvalitetsindikatorer
Prinsipper som legges til grunn for å avvikle eksisterende nasjonale kvalitetsindikatorer:
- Dårlig datakvalitet over tid, og forsøk på forbedring over tid som ikke har gitt resultater
- Høy måloppnåelse over tid (avvikles eller endre publiseringsfrekvens).
- Dersom den samme indikatoren publiseres på andre plattformer.
- Betydelig omfang av anonymisering av data (data kan ikke publiseres på grunn av et lavt antall observasjoner, jamfør personvernreglene).
- Relevans – indikatoren kan avvikles dersom det etableres indikatorer innenfor samme fagområde som anses som mer nyttig (for eksempel bytte ut en prosessindikator med en resultatindikator).
Prosess forut for å avvikle nasjonale kvalitetsindikatorer:
- Orientering/dialog med relevante fagmiljø (for eksempel fagdirektører i RHF, KS, nasjonale kompetansesentre, nasjonale medisinske kvalitetsregistre).
- Orientering/dialog med Helse- og omsorgsdepartementet.
- Endelig beslutning tas på ledernivå i Helsedirektoratet.
Vedlegg 1
Kvalitetsdimensjoner og måleområder for de nasjonale kvalitetsindikatorene
| Kvalitetsdimensjon | Måleområder |
|---|---|
| Virkingsfulle | Overlevelse Morbiditet Funksjon og mestring Oppnåelse ønsket utfall Pasientrapportert resultat |
| Trygge og sikre | Pasientsikkerhet Riktig behandlingsnivå Retningslinjer og behandlingsforløp Beredskap i helsetjenesten |
| Involver bruker | Bruker-, pasient- og pårørende-erfaring. Medvirkning og opplæring Informasjon og kommunikasjon til bruker og pårørende |
| Samordnet og preget av kontinuitet | Behovsplanlegging og kartlegging Samhandling og kommunikasjon mellom tjenester og aktører Koordinering av tjenester og samhandlingsrutiner Helhetlig pasientforløp |
| Utnytte ressurser | Ønsket utfall på riktig behandlingsnivå til lavest mulig innsats og overforbruk Overforbruk Forebygging Kostnadseffektiv behandling Effektiv pasientforløp og ressursplanlegging (kapasitet/utnyttelsesgrad/optimal behandling) |
| Tilgjengelig og rettferdig fordelt | Rett tjeneste til rett tid Personell og kompetanse Tilgang på ressurser og utstyr Tilgang og fordeling av tjenester Informasjonatilgjengelighet |
[1] Helsedirektoratet (2010), Rammeverk for et kvalitetsindikatorsystem i helsetjenesten. IS-1878.
[2] Helsedirektoratet (2018), Rammeverk for nasjonalt kvalitetsindikatorsystem for helse- og omsorgstjenesten. IS-2690.
[3] Arah, O. A., Westert, G. P., Hurst, J., & Klazinga, N. S. (2006). "A conceptual framework for the OECD Health Care Quality Indicators Project." International journal for quality in health care: journal of the International Society for Quality in Health Care, 18 Suppl 1, 5–13. https://doi.org/10.1093/intqhc/mzl024
[4] OECD (2024), Rethinking Health System Performance Assessment: A Renewed Framework, OECD Health Policy Studies, OECD Publishing, Paris. https://doi.org/10.1787/107182c8-en
[5] Meld. St. 9 (2023-2024): Nasjonal helse- og samhandlingsplan 2024 - 2027 — Vår felles helsetjeneste. Kapittel 6: En kunnskapsbasert og godt ledet tjeneste med god kvalitet og pasient- og brukersikkerhet. Meld. St. 9 (2023–2024) - regjeringen.no
[6] Lov om kommunale helse- og omsorgstjenester § 12-5: Lov om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven) - Lovdata
[7] Lov om spesialisthelsetjenesten § 7-3: Lov om spesialisthelsetjenesten m.m. (spesialisthelsetjenesteloven) - Lovdata
[8] Ledelse og kvalitetsforbedring i helse- og omsorgstjenesten - Helsedirektoratet
[9] Metoder for kvalitetsforbedring, https://www.helsebiblioteket.no/innhold/artikler/kvalitetsforbedring/kvalitetsforbedring#oversikt-over-metoder-og-verktoy-overordnede-metoder
[10] Nordisk Ministerråds arbeidsgruppe vedrørende kvalitetsmåling. Nordisk kvalitetsmåling i Sundhedsvæsenet. København: Nordisk Ministerråd; 2010
[11] Alle primærkilder finnes i; E. Kelley and J. Hurst. Health Care Quality Indicators Project, Conceptual Framework Paper, 23, OECD HEALTH WORKING PAPERS, 2006