Av totalt ca 26 000 krefttilfeller i Norge i året utgjør bare ca 140 (0,6 %) barn i alder < 15 år (Nasjonalt kvalitetsregister for barnekreft, 2015). Hvis man tar med aldersgruppen 16–18 år, kommer tallet opp i 180–190. Kreft hos barn skiller seg på flere måter fra kreft hos voksne:
- Kreft hos voksne er ofte definert ut fra organet det går ut fra (lunge, mamma, colon), mens barnekreft defineres etter morfologi og type vev det oppstår i (benmarg, sentralnervesystemet, lymfatisk vev, sympatisk nervesystem, muskel, ben).
- Solide svulster utenfor CNS er oftest embryonale svulster eller sarkomer – hos voksne dominerer carcinomer.
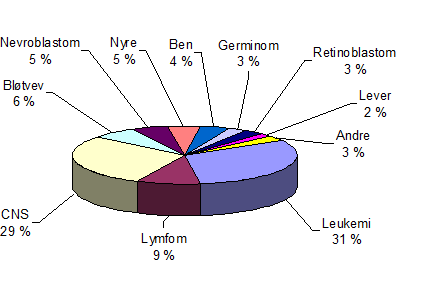
- Krefttypene er forskjellige fra barn til voksne. De vanligste kreftformene hos barn er leukemi og hjernesvulster (figur 1).
- Prognosen ved barnekreft er generelt bedre enn hos voksne, og langtidsoverlevelsen totalt ligger nå på 80 % (Bosetti et al., 2010; Gatta et al., 2014; Kaatsch et al., 2006). Prognosen er avhengig av typen kreft og utbredelse ved diagnosetidspunkt. Ved lymfomer, Wilms tumor og akutt lymfatisk leukemi er overlevelsen godt over 80 %, for retinoblastom > 98 %, mens den ved enkelte solide svulster kan være vesentlig dårligere. Det henvises for øvrig til omtalen av de enkelte sykdomsgruppene
- Behandlingen må ofte gis systemisk, da kreftsykdommen oftest er enten systemisk eller allerede metastasert ved diagnosetidspunktet. Kreft i barnealderen svarer overveiende godt på kjemoterapi, slik at behandlingsresultatene kan være gode selv ved utbredt sykdom. Ved leukemi og lymfomer gis oftest kun kjemoterapi, i enkelte tilfeller supplert med strålebehandling. CNS-svulster blir primært operert dersom dette er mulig. Etterbehandling kan være nødvendig avhengig av svulsttypen og kan bestå av kjemoterapi, strålebehandling eller begge deler, avhengig av pasientens alder. Solide svulster behandles oftest med multimodal terapi, vanligvis med preoperativ kjemoterapi, operasjon og påfølgende kjemoterapi. I utvalgte tilfeller suppleres med strålebehandling og/eller høydosebehandling med stamcellestøtte.
- Ungdom mellom 16 og 18 år begynner å få krefttyper som ligner mer på kreft hos voksne, men særlig ved CNS svulster ser man fortsatt en dominans av de samme krefttypene som hos barn.
Dette handlingsprogrammet er utarbeidet på en litt annen måte enn for andre kreftområder. I stor grad henvises til protokoller – både mht. konkrete behandlingsanbefalinger og litteraturhenvisninger. Dette har man funnet mest hensiktsmessig fordi:
- Behandlingen av barn med kreft i Norge gis i henhold til enten behandlingsprotokoller eller forskningsprotokoller der slike finnes.
- Behandlingsansvaret er regionalisert, og alle som har et behandlingsansvar kjenner til de aktuelle protokollene.
- Protokollene er utarbeidet på bakgrunn av en kunnskapsbasert prosess.
- Protokollene inneholder alle sentrale litteraturhenvisninger.
- At behandling gis etter slike protokoller, sikrer at alle barn i landet får lik behandling etter internasjonalt aksepterte normer, at man kan høste felles erfaring og øke kunnskapen om de forskjellige tilstandene.
- Kreft hos barn omfatter en lang rekke sjeldne tilstander. Per i dag brukes flere enn 30 protokoller. For noen tilstander diagnostiseres færre enn 1 barn pr år i Norge, og det er derfor ikke hensiktsmessig å omtale alle aktuelle tilstander i detalj.
- Fordi mange tilstander er svært sjeldne og det er stor heterogenitet blant pasientene, er evidensbasen langt mindre enn hva tilfellet oftest er i voksenonkologien.
- Av den grunn kan man ikke gjøre kost-nyttevurderinger på samme måte som i voksenonkologien.
Norsk barnekreftbehandling er regionalisert ved at hvert regionsykehus har ansvar for kreftbehandlingen i sin region. Allogen stamcelletransplantasjon, organtransplantasjon og retinoblastombehandling er sentralisert til OUS. Behandling med strålekniven (gammakniv) er sentralisert til Haukeland Sykehus. Utredning, operasjoner, strålebehandling og mesteparten av kjemoterapien skjer ved regionsavdelingene, mens mye av støttebehandlingen (infeksjonsbehandling, transfusjoner) samt deler av cellegiftbehandlingen foregår ved lokale barneavdelinger.
Barnekreftbehandling er uttalt tverrfaglig, og ved hvert regionsykehus er det tverrfaglige team med bred sammensetning for solide svulster i og utenfor sentralnervesystemet. Myndighetene etablerte Kompetansesenter for solide svulster hos barn (KSSB – fra 2012 «Nasjonal kompetansetjeneste for solide svulster hos barn») i 1999 ved Rikshospitalet, for å koordinere et nasjonalt faglig nettverk innen barnekreft. Innen Kompetansetjenesten er det etablert to faggrupper for svulster henholdsvis i og utenfor sentralnervesystemet. Begge faggruppene er bredt faglig og regionalt sammensatt. Faggruppene utpeker nasjonale koordinatorer for de enkelte svulstene og deltar i internasjonalt protokollsamarbeid. Faggruppene bestemmer hvilke protokoller man skal tilsluttes nasjonalt. De fleste protokoller er nå utarbeidet av den europeiske gren av den Internasjonale barnekreftorganisasjon SIOP (SIOP-E). Kompetansetjenesten har gjennom faggruppene ansvaret for at alle pasientene får likeverdig behandling gjennom nasjonalt samarbeid, uansett hvor de bor.
Leukemibehandlingen er organisert gjennom Norsk barneleukemigruppe (NBLG) og Nordisk forening for pediatrisk hematologi og onkologi (NOPHO), som har utarbeidet felles nordiske protokoller som Norge er tilsluttet.
Siden mange av barnekreftformene er så sjeldne at det kun diagnostiseres færre enn 5 nye pasienter årlig, er det ikke overkommelig å søke formell godkjenning for hver enkelt protokoll som benyttes. Av den grunn vil det i en del tilfeller benyttes internasjonale behandlingsprotokoller som «best available treatment». Hvis det er randomiseringer i slike protokoller brukes standardarmen.
Ungdom opp til 18 år med kreft skal nå behandles på barne- og ungdomsavdelinger dersom det ikke er spesielle grunner for noe annet (f. eks. eldre tenåringer med typisk «voksne» kreftformer slik som testikkelkreft). Disse avdelingene må ha tilrettelagt forholdene etter ungdommenes spesielle behov.
Alle barn med kreft i Norge får nå tilbud om den samme behandlingen og blir dersom det er aktuelt, tilbudt å delta i internasjonale forskningsprotokoller. Hvert senter utpeker ansvarlige for organiseringen lokalt.
All barnekreft meldes til Kreftregisteret via det elektroniske meldesystemet KREMT. Klassifiseringen av barnekreft har fulgt egne retningslinjer siden 1987 og er basert på ICD-O. Diagnostiske grupper er basert mest på histologi/morfologi, og det er definert 12 hovedgrupper. Lokalisasjon blir registrert. Siden 2001 er det definert et eget barnekreftregister («Norsk kvalitetsregister for barnekreft», som ligger under kreftregisteret) som også registrerer behandling og oppfølging. Pasientene som behandles etter internasjonale protokoller må i tillegg registreres i studiedatabasene. For leukemiene skjer dette online i sammenheng med de felles nordiske protokollene.
Flere internettsteder inneholder retningslinjer for utredning og behandling av kreft hos barn. Ofte inneholder disse steder en offentlig og en passordbelagt lukket del forbeholdt medlemmer/barneonkologer. Behandlingsprotokollene ligger vanligvis i den lukkede delen. Det kan søkes om tilgang til den lukkede delen. De aktuelle protokollene er tilgjengelige for de leger som behandler pasienten.
Aktuelle nettsteder er:
- Kompetansesenter for solide svulster hos barn (KSSB) www.kssb-no.org
- Nordisk forening for pediatrisk hematologi og onkologi (NOPHO): https://www.nopho.net/
- SIOP (International Society of Paediatric Oncology): www.siop.nl