Operative metoder som benyttes ved brystkreft:
- Diagnostisk biopsi
- Brystbevarende kirurgi (BCT) med eller uten onkoplastisk korreksjon (OBCS)
- Ablatio mammae (mastektomi) med eller uten primær rekonstruksjon
- Vaktpostlymfeknutebiopsi (SNB)
- Aksilledisseksjon (AD)
Ved operativ behandling av maligne forandringer i brystvevet skal det tas hensyn til så vel kirurgiske, onkologiske, samt kosmetiske forhold. Onkologiske prinsipper prioriteres over kosmetiske hensyn. Kosmetiske problemer i forbindelse med operasjon for brystkreft dreier seg i første omgang om hudoverskudd omkring arret etter mastektomi, deformering av brystet etter brystbevarende kirurgi samt skjemmende arr. Planlegging og utførelse av diagnostiske eller terapeutiske inngrep må derfor tilstrebe å unngå slike problemer.
Gjennom vurdering av den individuelle pasients brystkonfigurasjon som bryststørrelse, ptosegrad og komorbiditet må inngrepet planlegges ut fra grunnprinsipper og tekniske anbefalinger.
I tverrfaglig møte der kirurgi planlegges bør følgende tas med i betraktning:
- Tumorlokalisasjon og størrelse
Store eksisjoner er mulig i øvre laterale kvadrant uten behov for større korreksjoner. Risiko for asymmetri og deformitet av brystet øker ved selv mindre eksisjoner i de andre kvadrantene uten bruk av onkoplastiske teknikker. Prosent eksidert brystvolum er den viktigste faktoren av betydning for kosmetisk utseende (S. W. Chan, Cheung, & Lam, 2010; Cochrane, Valasiadou, Wilson, Al-Ghazal, & Macmillan, 2003).
- Brystkjerteltetthet (densitet)
Kjertel med økt tetthet krever i høyere grad mobilisering og lukning av kaviteten. Ved redusert tetthet skal en være forsiktig med mobilisering av vev grunnet risiko for fettvevsnekrose (Clough et al., 2003).
Diagnostisk biopsi
Indisert der hvor man ikke har preoperativ diagnose ved hjelp av FNAC, sylinderbiopsi eller vakumbiopsi. Se kapittel Diagnostisk åpen biopsi/merkebiopsi.
Teknikk
Følger teknikk som ved BCT der en tilstreber at snittet ikke kommer i konflikt med et eventuelt senere ablatio-snitt eller OBCS. Snittføring periareolært gir ofte et godt kosmetisk resultat. Som ved brystbevarende operasjon, skal tumorkaviteten alltid klipses, men antall klips kan være mindre der sårhulen er liten og/eller mistanken om cancer/DCIS er liten. Det bør alltid benyttes minst 5 klips slik at dorsalt, medialt, lateralt, kranialt og kaudalt i sårhulen er definert.MR kompatible klips skal benyttes.
Palpabel tumor: Bør om mulig gjøres ved at tumor fjernes fullstendig.
Merkebiopsi er aktuelt ved ikke-palpable malignitetssuspekte mikroforkalkninger eller ikke-palpabel malignitetssuspekt lesjon hvor man ikke har stilt klar diagnose ved vakumbiopsi, sylinderbiopsi eller FNAC. Merking gjøres preoperativt enten ultralyd- eller stereotaktisk veiledet. Preparatet må billedmessig verifiseres, kfr. utredningskapitlet.
Brystbevarende kirurgi
Målsetning for brystbevarende kirurgi
- Samme overlevelse som ved ablatio
- God lokal kontroll ved å sikre lav risiko for ipsilateralt residiv (< 1 % per år)
- Kosmetisk resultat må forventes å bli like godt og ofte bedre enn ablatio fulgt av rekonstruksjon
- Brystbevarende kirurgi foretrekkes der det er teknisk mulig og forholdene ligger til rette for det (de Boniface, Szulkin, & Johansson, 2021).
Kontraindikasjoner / relative kontraindikasjoner mot brystbevarende kirurgi (Bartelink et al., 2001; Cabioglu et al., 2005; M. Clarke et al., 2005; Fisher et al., 2002; Houssami et al., 2010; Larson, Grobmyer, & Valente, 2018; Litiere et al., 2012; Veronesi et al., 2002; Veronesi et al., 1995)
Absolutte:
- Hos gravide der strålebehandling (etter eventuelt brystbevarende inngrep) ikke kan utsettes til etter avsluttet svangerskap
- Diffuse malignitetssuspekte mikroforkalkninger som omfatter flere segmenter av brystet. Utbredelsen bør verifiseres histologisk preoperativt.
- Ikke frie reseksjonsrender der videre rereseksjon ikke er mulig
- Der strålebehandling ikke lar seg gjennomføre (f.eks alvorlig hjerte-/lungesykdom eller thoraxmalformasjon)
- Lokalavansert situasjon som tilsier bruk av neoadjuvant systemisk behandling (kfr Aksillemetastase(r) fra brystkreft uten påvist primærtumor i bryst)
Relative:
- Aktiv bindevevssykdom som affiserer hud (f.eks. sklerodermi og lupus)
- Stor tumor i et lite bryst (se avsnittet lengre ned om onkoplastisk kirurgi, samt kapittel Lokalavansert brystkreft)
- Kjent mutasjon i BRCA 1 eller 2 (utgjør 3–5 % av all brystkreft). Disse pasientene har en økt risiko for å få et ipsilateralt recidiv og kontralateral brystkreft. Retrospektive studier har vist en overlevelsesgevinst ved å gjøre bilateral mastektomi hos pasienter med BRCA 1 og 2 mutasjon (Metcalfe et al., 2014; Valachis, Nearchou, & Lind, 2014). Hos mange pasienter kan det være hensiktsmessig å gjøre et brystbevarende inngrep i første omgang og det endelige profylaktiske inngrepet etter evt. adjuvant kjemoterapi og før evt. strålebehandling.
- Tidligere strålebehandling mot bryst eller brystvegg etter brystbevarende kirurgi vanskeliggjør ny brystbevarende kirurgi, men kfr. kapittel Risikoorganer.
- Mastektomi er førstevalg hos kvinner med brystkreft og kimbane genfeil i TP53 (Tung et al., 2020). Strålebehandling bør unngås hos disse pasientene på grunn av økt risiko for stråleindusert kreft.
Neoadjuvant behandling og brystbevarende inngrep
Der tumor er så stor i forhold til brystets størrelse at et brystbevarende inngrep med eller uten OBCS, ikke lar seg gjøre, evt. at tumor er beliggende i ugunstige lokalisasjoner av brystet, kan neoadjuvant behandling (kjemoterapi eller endokrin behandling) bidra til å legge forholdene til rette for et brystbevarende inngrep dersom det oppnås en tilstrekkelig reduksjon i tumorstørrelsen (Mieog, van der Hage, & van de Velde, 2007). Respons på neoadjuvant behandling er størst ved trippel negative og HER2 positive svulster (Houssami, Macaskill, von Minckwitz, Marinovich, & Mamounas, 2012).
Spesielle forhold for DCIS
Det oppfattes ikke å være grunnlag for å sette en øvre grense for utbredelse av DCIS for at BCT kan gjennomføres så lenge det ligger til rette for radikal eksisjon med frie marginer og brystets størrelse tillater dette (Bijker, Donker, Wesseling, den Heeten, & Rutgers, 2013; Collins et al., 2013; Rakovitch et al., 2013).
Makromasti
Stor bryststørrelse alene er nå svært sjelden årsak til at postoperativ strålebehandling ikke kan gis. Dersom det likevel anses vanskelig, bør det foretas en reduksjonsplastikk samtidig med det brystbevarende inngrepet med mindre det foreligger kontraindikasjoner. Der det gjøres et brystbevarende inngrep som medfører en stor volumasymmetri i forhold til motsatt bryst, bør et symmetriserende inngrep i forbindelse med primærinngrepet tilstrebes.
Konvensjonell brystbevarende operasjon (BCT)
Teknikk
Periareolære snitt er å foretrekke. Det er viktig å legge snittet slik at eventuelt senere ablatio snittføring vil omfatte dette. Vanligvis fjernes vevet mellom hud og pectoralismuskelen. Ved hudnær tumor kan det være nødvendig å fjerne huden over tumor. Preparatet orienteres i enighet med patologen. Tusjmerking peroperativt av kirurg kan være en fordel (Landercasper et al., 2015).
Reseksjonen skal være fullstendig og inngrepet må planlegges med tanke på å oppnå en tumorfri margin.
For å underlette strålebehandlingen skal sårhulen alltid klipses, men antall klips kan være mindre der sårhulen er liten og/eller mistanken om cancer/DCIS er liten. Det bør alltid benyttes minst 5 klips slik at dorsale, mediale, laterale, kraniale og kaudale del av sårhulen er definert.
Onkoplastisk brystkirurgi (OBCS)
Onkoplastisk brystkirurgi (OBCS) innebærer bruk av plastikkirurgiske teknikker ved fjerning av tumor for å opprettholde brystets form og ofte også volum. I videste forstand gjelder det også primær rekonstruksjon med implantater, men det er vanlig å snevre inn begrepet OBCS til remodellering/rekonstruksjon av brystet i forbindelse med et brystbevarende inngrep.
Der hvor tumorstørrelse relatert til brystets størrelse, tumorlokalisasjon eller andre forhold taler for at det ikke kan oppnås et tilfredsstillende kosmetisk resultat ved et konvensjonelt brystbevarende inngrep, bør onkoplastiske teknikker vurderes. I tillegg til mulighet for et bedre kosmetisk resultat, vil bruk av OBCS kunne redusere behov for reeksisjoner og øke andelen som kan få et brystbevarende inngrep uten at det blir flere postoperative komplikasjoner eller forsinket oppstart av adjuvant behandling (Campbell & Romics, 2017). Onkoplastisk kirurgi kan utføres med samme onkologiske sikkerhet som konvensjonell BCT og ablatio (De La Cruz et al., 2016; Mansell et al., 2017). Studier som har sett på lokalt tilbakefall og brystkreftspesifikk overlevelse etter OBCS har dog begrensninger i form av kort observasjonstid og suboptimalt sammenligningsgrunnlag mht tumorkarakteristika og manglende informasjon om boostbestråling er gitt. OBCS kan pga vevs-rearrangering medføre vansker med sikker lokalisering av primær tumorseng som anbefales bestrålt med boost hos pasienter <40(50) år/og eller ved ufrie reseksjonsrender (se for øvrig kapittel 6). Vurdering av om BCT og evt. OBCS kan være aktuelt, bør gjøres i et MDT møte og vurderes klinisk av kirurg med kompetanse på OBCS.
På generelt grunnlag vil fjerning av mer enn ca. 15 % av brystkjertelvevet gi et dårlig kosmetisk resultat dersom ikke onkoplastiske teknikker benyttes. Er tumor lokalisert i nedre kvadranter eller i øvre mediale kvadrant, kan OBCS også være indisert ved eksisjon av et volum brystkjertelvev mindre enn 15 % (S. W. Chan et al., 2010). Se figur 5.1 for vurdering av tumorstørrelse mot brystvolum, såkalt «tumor to breast size ratio». Ulike prosedyrer er aktuelle ved ulike bryststørrelser.
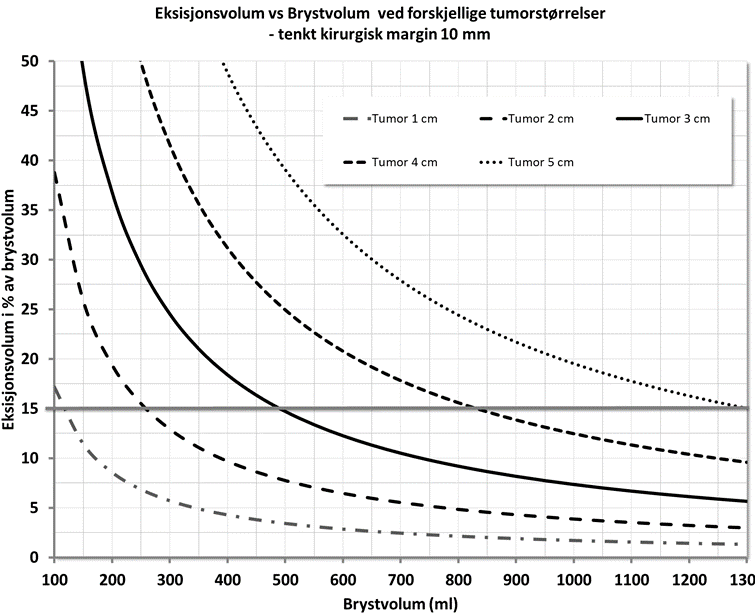
(Gjengitt med tillatelse av Christian Korvald, NBCG)
Operatør må være kjent med at boostområdet kan bli vanskeligere å identifisere ved stråleplanleggingen. Videre kan området for boostbestråling øke i størrelse, noe som kan medføre økt risiko for redusert kosmetisk resultat, fibrose og/eller økt stråledose på underliggende organer. Pasienten må informeres godt om inngrepet og at det ved ufrie reseksjonskanter, kan bli nødvendig å gjøre en mastektomi dersom rereseksjon ikke er mulig. Videre må pasientene informeres om at det kan være nødvendig med et kontralateralt inngrep dersom man ønsker symmetri. Tidspunkt for et slikt inngrep må diskuteres med pasienten. Det kan være praktisk å gjøre det samtidig med primærkirurgien, men det kan også være grunn for å avvente et slikt symmetriserende inngrep til noen tid etter strålebehandlingen da denne kan påvirke brystets volum.
Det bør gjøres fotodokumentasjon til journal av overkroppen til alle pasienter som opereres med BCT og spesielt av pasienter som tilbys OBCS. Bilder tas av stående pasient i 5 projeksjoner (front, skrått og side bilateralt) med tumorområdet inntegnet på brystet før og et bilde etter inngrepet.
Med tanke på postoperativ strålebehandling er det spesielt viktig å huske klips i sårhulen (se avsnittet over om Brystbevarende kirurgi). Dersom det benyttes klips for hemostase i brystet, må det beskrives i operasjonsbeskrivelsen slik at det ikke skaper unødvendige vansker ved innstilling av strålefelt. En detaljert beskrivelse av det kirurgiske inngrepet er viktig. Operasjonspreparatet må orienteres for histopatologisk undersøkelse og tusjmerking ved kirurg anbefales (Landercasper et al., 2015).
De vanligste teknikkene ved OBCS er:
- Vid lokal excisjon med underminering og lukking
- Terapeutisk mastopeksi (brystløft)
- Terapeutisk reduksjonsplastikk
- Erstatning av volumtap med lappeplastikk
Dersom tumor er liten, ligger et sted i brystet der volumtap tolereres godt og brystet er tilstrekkelig stort, vil teknikk 1 være en god og enkel løsning med eller uten flytting av areolakomplekset. Teknikk 2–4 krever at kirurg har spesiell onkoplastisk kompetanse og vanligvis gjøres dette som et samarbeid mellom bryst- og plastikkirurg. Teknikk 2–3 innebærer rearrangering av kjertelvevet for å lukke defekten etter tumoreksisjon enten med en lappe- eller en rotasjonsplastikk av kjertelvevet. Ved et brystløft fjernes kun tumorområdet og i varierende grad hud. Det gir en moderat til liten reduksjon av brystets volum, men endrer dets form. Ved en reduksjonsplastikk fjerner man en god del av brystes volum og gjør brystet mindre.
Teknikk 4, erstatning av volumtap, benyttes der tumor versus brystets størrelse gjør at det gjenværende brystet blir for lite eller at kjerteldefekten ikke kan lukkes med en intern plastikk. Man må da vurdere å tilføre nytt vev fra brystets omgivelse. Lapper basert på blodtilførsel fra intercostalarterienes perforatorer både medialt (MICAP), anteriørt (AICAP) og lateralt (LICAP) i forhold til brystkassen kan tilføre brystet volum. I tillegg kan det lages større eller mindre lapper basert på den laterale thoracale arterien og den thoracodorsale arterien (latissimus dorsi, LD, TDAP) fra mer lateralt eller dorsalt på brystkassen (Hamdi et al., 2008; McCulley, Schaverien, Tan, & Macmillan, 2015; Rusby, Paramanathan, Laws, & Rainsbury, 2008).
Radiologiske undersøkelser etter OBCS
Til tross for til dels store remodelleringer av brystkjertelvevet i forbindelse med OBCS, er det ikke vist å medføre noen flere uklare mammografifunn med behov for biopsi 6 måneder, 2 og 5 år postoperativt (Piper et al., 2016).
Boost-bestråling etter OBCS
Indikasjon for strålebehandling med boost er den samme som ved BCT. Bruk av boost ved stråleterapi er vist å redusere lokale tilbakefall etter BCT og i særlig grad hos pasienter <40 (50) år, men har ikke vist overlevelsesgevinst (Bartelink et al., 2015). OBCS kan vanskeliggjøre boost- bestråling pga usikker lokalisering av primær tumorseng. Remodellering av brystet kan gjøre det umulig å gjenfinne opprinnelig tumorområde dersom sårhulen ikke merkes med klips som er plassert like etter tumorreseksjonen og før den onkoplastiske rekonstruksjonen (Furet et al., 2014; Schaverien, Stallard, Dodwell, & Doughty, 2013). Klips gir bedre definering av området som bør bestråles med boost. Det forutsettes også en grundig operasjonsbeskrivelse og et nært samarbeid mellom kirurg og onkolog. På denne måten sikres at adekvat område får tiltenkt boost og at vev utenfor målområdet spares for unødvendig strålebelastning da dette kan medføre et dårligere kosmetisk resultat med mer fibrose (Murphy et al., 2011).
Reseksjonskanter ved BCT (A. S. Coates et al., 2015; Moran et al., 2014)
- Ved BCT for invasivt carsinom skal det være frie reseksjonskanter både når det gjelder invasivt carsinom og DCIS (ink not on tumor). Det er ikke nødvendig med reseksjonsmarginer til / avstand mellom tumor og reseksjonsflate (uavhengig av om DCIS er i kontinuum med invasivt carcinom eller isolert fokus).
Det samme gjelder for BCT etter neoadjuvant behandling.
Dersom det er tvil om reseksjonskantene er frie/ evt påvist ikke frie kanter, må det gjøres reoperasjon i form av re-reseksjon eller mastektomi. Dersom det blir behov for flere re-reseksjoner, bør man overveie mastektomi, fordi det er holdepunkter for sammenheng mellom gjentatte reseksjoner og lokalt residiv i brystet (Menes et al., 2005).
- Ved BCT for kun DCIS «pure DCIS» skal det fortsatt være ≥2 mm reseksjonsmarginer (avstand mellom tumorvev og reseksjonskant) (kfr kapittel "Premaligne forandringer i brystet", avsnitt "Ductalt carcinoma in situ (DCIS)", samt kapittel "Oversikt over behandlings- og kontrollforslag ved premaligne tilstander") (Morrow et al., 2016). Årsak til dette er at disse pasientene ikke mottar adjuvant endokrin behandling eller cellegiftbehandling og at de i noen tilfeller (DCIS grad 1 ≤10mm) ikke mottar postoperativ strålebehandling.
Ablatio/mastektomi
Indikasjon
- Når brystbevarende kirurgi ikke er indisert ut fra ovennevnte kriterier
- Når pasienten ikke ønsker brystbevarende behandling, inkludert strålebehandling
- Når strålebehandling ikke lar seg gjennomføre.
- Ved lokalt tilbakefall/ny tumor etter tidligere brystbevarende kirurgi med postoperativ stråleterapi. (Det finnes dog ingen randomiserte studier på hvilken kirurgisk behandling som er best ved lokale tilbakefall.)
- Ved inflammatorisk cancer eller annen T4 cancer etter neoadjuvant behandling
- Genmutasjonsbærere (i henhold til kapittelet om arvelig brystkreft): Profylaktisk bilateral mastektomi med eller uten primær rekonstruksjon.
Typer mastektomi
- Enkel mastektomi med eller uten aksilleinngrep
- Hudbesparende mastektomi med fjerning av areolamamillekomplekset (SSM)
- Hudbesparende mastektomi med bevaring av areolamamillekomplekset (NSM)
For pasienter som ikke er genbærere er det ikke generell indikasjon for profylaktisk fjerning av kontralateralt bryst (med eller uten rekonstruksjon) ved diagnose brystkreft da dette ikke bedrer prognosen.
Teknikk
Enkel mastektomi
Kirurgisk snittføring bør forut for operasjonen tegnes opp på pasientene (spesielt de adipøse) i oppreist stilling. Dette fordi brystkjertelen i liggende stilling glir lateralt og oppad og det blir vanskelig å bedømme hvorledes arret vil fremtre i stående eller sittende stilling. Dette er sannsynligvis den hyppigste årsak til at det oppstår hudoverskudd i relasjon til arret lateralt og medialt. Hele brystkjertelen inkludert processus axillaris må fjernes komplett ned til pectoralisfascien. Eventuelt tidligere sårhuler må omfattes av inngrepet. Generelt sett bør den nederste incisjonen legges så langt caudalt som mulig og helst i inframammærfolden. Aksilleinngrep kan vanligvis gjøres gjennom samme snitt.
Oftest brukes båtformet snitt, og det bør legges slik at det etter lukking blir horisontalt og ikke på skrå inn i aksillen. Det tilstrebes velsirkulerte lapper med lik tykkelse uten at en etterlater kjertelvev. Lappene kan være fra mm til cm tykke. Det er ikke vist noen sikker korrelasjon mellom mastektomiplanets tykkelse, BMI, alder eller bryststørrelse (S. A. Robertson, Rusby, & Cutress, 2014). Det vil i de fleste tilfeller være restkjertelvev og en bør være spesielt oppmerksom på ikke å etterlate vev i ytterkantene av brystet (Griepsma et al., 2014). Preparatet orienteres i enighet med patolog. Snittføringen må modifiseres dersom tumor er beliggende slik at det blir nødvendig. Dren er ikke nødvendig, men kan benyttes slik den enkelte avdeling finner det best. Ved bruk av dren bør dette dog ikke ligge for lenge på grunn av infeksjonsfare.
NB: Hel bakre reseksjonsflate er avgjørende for patologens vurdering. Ved muskelnær tumor litt av pectoralismuskulatur eksideres for å sikre radikalitet.
Hudbesparende mastektomi
Ved primær rekonstruksjon gjenvinnes brystets volum og form med et implantat (proteserekonstruksjon) alternativt kroppens eget vev (autolog rekonstruksjon). Anbefaling om primær rekonstruksjon bør være tatt i et tverrfaglig møte med onkologisk kompetanse. Teknikken er en sikker metode uten kjent økt risiko for lokalt tilbakefall, selv om observasjonstiden i de fleste studier er kort og det ikke finnes i randomiserte prospektive studier der en sammenligner primær rekonstruksjon med sekundær rekonstruksjon eller ingen rekonstruksjon. Valget mellom primær eller sekundær rekonstruksjon bestemmes av ulike pasient- og sykdomsmessige forhold, se kapittel "Rekonstruktiv kirurgi etter mastektomi".
Ved planlagt primær rekonstruksjon gjøres mastektomien som et hudbesparende inngrep. Areola kan bevares etter individuelle vurderinger basert på tumors avstand til areola, DCIS utbredelse og tumorstørrelse (Timbrell et al., 2017). Det anbefales enten å ta separate biopsier retroareolært som merkes spesielt for patologisk undersøkelse eller at det settes en merketråd i det subareolære området. Peroperativt frysesnitt anbefales ikke. Snittføring tilpasses lokalisasjon av tumorområdet samt brystets form og størrelse. Det tilstrebes velsirkulerte lapper med lik tykkelse uten at en etterlater kjertelvev. Lappene kan være fra mm til cm tykke.
En studie har vist at risiko for lokalt recidiv etter mastektomi ved utbredt DCIS er større dersom det er gjort hudbesparende inngrep kontra konvensjonell mastektomi (Zhang et al., 2015). Risikoen synes størst hos unge pasienter og dersom det er knappe marginer ventralt. Det anbefales derfor at man hos disse tilstreber 2 mm margin ventralt.
Flytskjema for brystkirurgiske alternativ ved brystkreft og/eller DCIS
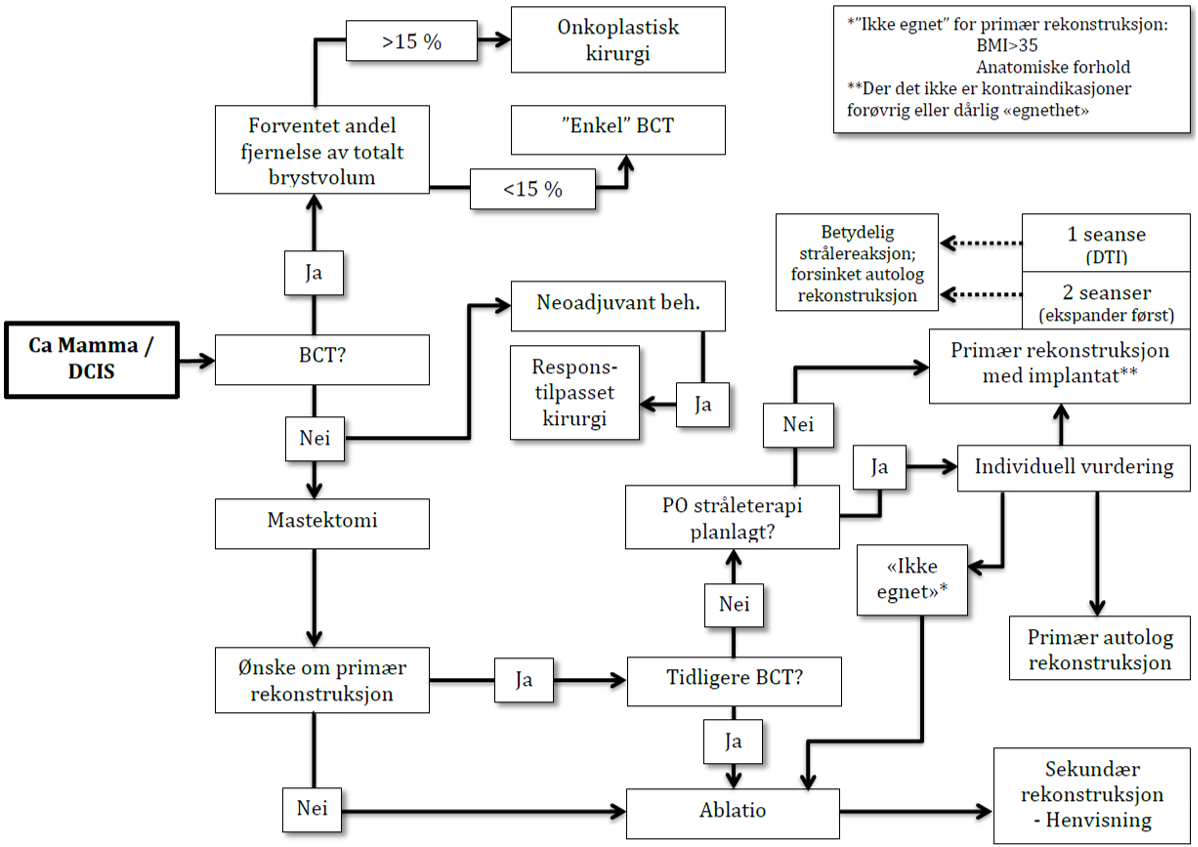
Vaktpostlymfeknutebiopsi (SNB) (evidensnivå A)
Indikasjoner
- Ved invasivt karsinom i stadium T1 og T2 uten påvist klinisk palpable lymfeknutemetastaser.
- Etter neoadjuvant systemisk behandling ved initialt cT2 eller cT3 tumorstørrelse og cN0 eller cN1 lymfeknutestatus hvor nodal status etter behandling er ycN0 (vurdert palpatorisk og eventuelt med ultralyd)
- Ved DCIS van Nuys grad 3 histologisk der det skal gjøres ablatio. Det skal imidlertid ikke gjøres AD i denne situasjonen dersom man ikke påviser SN.
- Dersom det skal gjøres brystbevarende kirurgi ved diagnostisert DCIS er det ikke indisert med SNB. Skulle det likevel i endelig diagnose vise seg å foreligge invasivt carsinom, kan SNB gjøres i etterkant.
Teknikk
Det anbefales å benytte to metoder for påvisning av vaktpostlymfeknute: både radioaktivitet og blåfarve. Dette fordi deteksjonsraten er høyere ved bruk av to metoder, og det synes å være en direkte sammenheng mellom høy deteksjonsrate og lav frekvens av falsk negativ vaktpostlymfeknutebiopsi. Radioaktiv isotop injiseres noen timer preoperativt (eventuelt dagen før inngrep). Blåfarge (f. eks. metylblått eller patentblått 2 ml uttynnet i 3 ml saltvann) injiseres umiddelbart preoperativt. Injeksjonsmetode varierer enten peritumoralt, eventuelt kombinert med subcutan injeksjon ved tumor, eller periareolær injeksjon.
Lymfoscintigrafi er sjelden nødvendig. Dersom man likevel skulle ønske en visualisering av hvor (aksille eller parasternalt, ipsi- eller kontalateralt) og om det er opptak av radioaktivitet, kan dette gjøres etter injeksjon av radioaktivt isotop, vanligvis 30 minutter etterpå, eventuelt dynamisk serie først, supplert med bilder etter 2–4 timer (flere undersøkelser) dersom det ikke er funn på første scintigram. Undersøkelsen kan gjøres både samme dag og dagen før operasjonen.
Ved inngrepet fjernes blå og/eller radioaktive lymfeknuter, som sendes til histopatologisk undersøkelse, som kan inkludere frysesnittsundersøkelse. Frysesnittundersøkelse av vaktpostlymfeknuten anses ikke nødvendig med unntak av vaktpostlymfeknuter fjernet hos neoadjuvant behandlede pasienter. Vaktpostlymfeknuter skal ha aktivitet over 5 ganger, helst > 10 ganger bakgrunnsaktivitet (Galimberti et al., 2012; Giuliano et al., 2011; Giuliano et al., 2010; T. Kim, Giuliano, & Lyman, 2006; Leidenius, Krogerus, Toivonen, Leppanen, & von Smitten, 2006; Lyman et al., 2005; Veronesi et al., 2003).
Eventuell utelatelse av SNB
Hos pasienter over 70 år med cT1N0, HR+, HER2- NST tumores har ASCO guidelines (Brackstone et al., 2021), med støtte fra tidligere rapporterte studier (Agresti et al., 2014; Liang et al., 2017; Martelli et al., 2012; Rudenstam et al., 2006), åpnet for å kunne utelate sentinel node biopsi. I tråd med ASCO guidelines, åpnes det for slik vurderingsmulighet, etter gjennomgang på MDT møte, gitt cT1N0, ER+ (>50%), HER2- IC NST tumores, dersom endokrin behandling tilbys. Selv om det er observert flere aksilleresidiv uten aksillekirurgi er det meget lav frekvens av slike residiver og ingen forskjell i overlevelse (Liang et al., 2017). Dersom undersøkelsene av operasjonspreparatet konkluderer med høyere risk Luminal B subtype på operasjonspreparat kan sekundær SN diagnostikk være aktuelt.
For pasienter der endokrin terapi ikke er indisert, bør SN operasjon uansett gjennomføres.
Aksilledisseksjon etter SNB ved primær kirurgi
Det er ikke indikasjon for AD ved negativ SNB eller ≤2 mm metastasefokus uavhengig av om det gjøres ablatio eller BCT. Dette gjelder også i de fleste tilfeller hvor det i operasjonspreparatet ble påvist pT3 tumor i brystet. Men pasienter med pT3 tumor skal ha lokoregional strålebehandling.
For SN positiv med metastasefokus > 2 mm kan AD utelates dersom alle følgende kriterier er oppfylt (Galimberti et al., 2012; Giuliano et al., 2011; Giuliano et al., 2010):
- T1/T2 tumor
- Palpatorisk negativ aksille
- 1 eller 2 positive SN
- Ingen perinodal vekst eller perinodal vekst ≤2 mm
- Planlagt systemisk adjuvant behandling
- Planlagt ekstern stråleterapi mot lokoregionalt område
- Ikke preoperativ kjemoterapi
Pasienter som har makroskopisk tumorinfiltrasjon i SN vil uansett motta strålebehandling mot regionale lymfeknutestasjoner (aksille, periclaviculært område) i tillegg til brystet. De gjeldende kriterier for strålebehandling av pN+ status benyttes for å vurdere behandlingen av disse pasientene. Dette betyr at aksillenivå 1–2 også inkluderes i strålefeltet som følge av at det ikke er utført aksilledisseksjon.
Aksillekirurgi etter neoadjuvant systemisk behandling
Pasienter med T4 tumores er ikke kandidater for SNB og anbefales aksilledisseksjon (AD).
Ved cN2/3 før neoadjuvant behandling skal det gjøres AD uten SNB, uavhengig av tumorrespons.
Studier viser at pasienter som har T2 eller T3 svulster og cN0 eller cN1 status i aksillen før oppstart av preoperativ systemisk behandling kan gjennomføre SN diagnostikk etter preoperativ kjemoterapi med tilfredsstillende deteksjonsrate og falsk negativ rate (Fontein, van de Water, Mieog, Liefers, & Van de Velde, 2013; Hunt et al., 2009; Kaufmann, Karn, & Ruckhaberle, 2012). Dersom det påvises klinisk negativ aksille etter preoperativ behandling (ycN0) anbefales derfor SN diagnostikk, dersom forholdene for øvrig ligger til rette for dette. Ved SN negativitet er det ikke nødvendig å gjennomføre AD.
Isolert positiv intramammær lymfeknute (neoadjuvant situasjon), klassifiseres som cN1, men kan opereres med 1 SN med frysesnitt.
Når det gjøres SN diagnostikk ved ycN0 status etter terapi der aksillestatus var cN1 før terapi, må man fjerne minst tre lymfeknuter som inkluderer minst 1–2 blå eller radioaktive lymfeknuter hvor de/den resterende er palpabel/papable lymfeknute(r). Det gjøres AD dersom sentinel node (SN) prosedyre mislykkes. Ved SN positivitet (> 0.2 mm) er det indikasjon for aksilledisseksjon. Uavhengig av N status og aksilleinngrep vil lokoregional strålebehandling gjennomføres i tråd med gjeldende anbefaling for T3/4 tumores. Dette sikrer at aksillen blir behandlet adekvat, selv om det skulle foreligge falsk SN negativitet (Giuliano et al., 2011).
Utdypende kommentar spesielt knyttet til pasienter med cT2cN0 tumores: Stadig flere pasienter i denne gruppen får neoadjuvant behandling (spesielt i studier). Dersom de etter neoadjuvant behandling har positiv SN (>0,2 mm) skal det gjennomføres AD, selv om det ved cT2 tumores uten neoadjuvant behandling ikke det er nødvendig i henhold til Z0011 studien. Årsaken er at responsen på den neoadjuvante behandlingen hos disse pasientene ikke oppfattes som god nok (fortsatt tilstedeværende mikrometastaser). Vanligvis skal pasienter med cT2cN0 stadium hvor endelig klassifisering av axillen etter operasjonen er pN1(mi), heller ikke ha strålebehandling mot regionale lymfeknuter, i motsetning til pasienter med cT3/4 tumores.
Dersom frysesnitt av SN er negativt, men senere undersøkelse viser metastase, skal det gjøres AD i senere seanse i henhold til retningslinjene beskrevet ovenfor. Immunhistokjemisk undersøkelse av SN anbefales ikke som basisrutine (Weaver et al., 2011), men bør gjøres dersom primærtumor er av lobulær type; (Weaver et al., 2011)utført på frysesnitt vil dette redusere falske negative resultat ved lobulært carsinom. Immunhistokjemisk undersøkelse vil kunne forlenge svartiden på SN frysesnitt med 20-30 minutter.
Andre forhold
Ved opptak parasternalt på scintigram, bør det gjøres aksilleeksplorasjon først. Det er fra litteraturen usikkert om det er indisert å ta ut eventuell vaktpostlymfeknute parasternalt, der den vesentligste gevinsten vil være i de meget få tilfeller hvor dette funnet vil føre til annen og mer adjuvant behandling, dersom vaktpostlymfeknuten i aksillen er negativ. Det er ingen holdepunkter for at fjerning av lymfeknuter parasternalt påvirker residivfrekvensen.
Aksilledisseksjon (AD)
Indikasjon
- Som ledd i primærbehandlingen ved påviste lymfeknutemetastaser (preoperativt/peroperativt eller postoperativt) i henhold til retningslinjer beskrevet ovenfor.
- Dersom ikke vaktpostlymfeknute finnes ved operasjon for invasiv cancer.
Teknikk
Snitt enten som eget tverrsnitt i nedre del av aksille eller ved ablatio gjennom samme snitt. Alt aksillefett som inkluderer lymfeknuter i nivå 1 og 2 fjernes. Det vil si opp til vena axillaris, medialt ved mediale kant av m. pectoralis minor, bakre begrensning nervus thoracodorsalis/musculus latissimus dorsi. Nervus thoracodorsalis og nervus thoracicus longus må identifiseres og respekteres. Costobrachiale nerver bør identifiseresom mulig bevares og beskrives i operasjonsbeskrivelsen. Ved brystbevarende kirurgi er det spesielt viktig å eksplorere godt i nedre, fremre del av aksillen slik at man ikke overser lymfeknuter der. Ublodig teknikk slik at man har god oversikt over strukturene peroperativt. Vær forsiktig med diatermibruk nær nervene.
Dren postoperativt (etter avdelingens rutiner) kan fjernes etter et døgn eller beholdes inntil det siste døgn er kommet < 50–70 ml, men ikke mer enn 5 døgn.
Intramammær lymfeknutemetastase
Nye oversikter konkluderer med at det ikke er nødvendig med AD ut over hva det for øvrig er indikasjon for (på bakgrunn av SN og sykdomssituasjon for øvrig) (Diaz, Degnim, Boughey, Nassar, & Jakub, 2012).