Å involvere medarbeidere ─ og berørte pasienter, brukere og pårørende ─ i læringsprosesser i etterkant av uønskede hendelser er verdifullt både fordi deres perspektiver er nødvendige, og fordi det er ivaretakende å bli hørt og få bidra til å forebygge fremtidige hendelser.
Betydningen av refleksjonsbasert læring for gode resultater, inkludert for pasientsikkerhet, har lenge vært kjent [1] [2] [3]. Målet om en åpen og lærende kultur springer ut av denne erkjennelsen. Perspektivet reflekteres også i Forskrift om ledelse og kvalitetsforbedring i helsetjenesten som er bygget på grunnelementene i kvalitetsforbedringssirkelen: planlegge, gjennomføre, evaluere og korrigere [4]. Sirkelen gjenspeiler modeller for erfaringslæring med røtter langt tilbake i pedagogikken [5]. Likevel har kollektiv refleksjonsbasert læring liten utbredelse i helsetjenesten [6] [7].
For travle ledere i helse- og omsorgsektoren kan det være enklere å avslutte en sak og få "lukket avviket" uten involvering, men det er viktig at medarbeidere tar del i gjennomgang av hendelser og at deres erfaringer og innsikt tas i bruk. De har en nærhet til hva som har skjedd og kan gi en rik beskrivelse av forløpet. Dette har også blitt vist i nyere forskning om involvering i tilsyn etter alvorlige hendelser [8]. Når medarbeidere har vært involvert i en hendelse, har de gjerne ideer om forbedringer som kan forhindre at lignende skjer igjen.
I tillegg til en god struktur på gjennomgangen er et trygt ytrings- og læringsklima helt grunnleggende. Hendelsesgjennomganger kan bidra til "posttraumatisk vekst" når det er psykologisk trygghet og kultur for åpenhet og læring. [9]. Der de involverte gis anledning til å delta i gjennomgangen og til å foreslå forbedringer, kan dette fremme deres gjenopplevelse av mestring [10]. Gjennomført på en utrygg måte kan hendelsesgjennomganger medføre ytterligere belastning.
For å skape nødvendig trygghet er det viktig å presisere at hensikten med gjennomgang av hendelser først og fremst er å forhindre eller redusere sannsynligheten for fremtidige hendelser. Det er stor forskjell på å måtte ta beslutninger raskt og i sanntid, og å analysere hendelser i ettertid. At en hendelse kan forebygges er ikke det samme som at den kunne vært unngått der og da [11].
Uttalelser fra prosjektets referansegruppe
- Viktig å ikke tildele skyld, men ha som mål at alle skal bli litt klokere, at man kommer ut tryggere etter en gjennomgang av hendelsen. De som har behov, skal få støtte.
- En hendelse ser annerledes ut i etterpåklokskapens lys. Hva vet vi nå versus hva viste vi da?
- Hold fokus på hvordan vi kan gjøre det bedre.
- Fint med positivt fokus, men vi må tørre å spørre om hva vi kunne gjort annerledes, og ta tak i ting som gikk galt.
- I saker med flere involverte parter i behandling av pasient ─flere avdelinger, flere sykehus, eller sykehus og kommune: Disse må snakke sammen, høre den annens perspektiv, ta en telefon.
Behov for et repertoar av metoder for gjennomgang av hendelser
Gjennomgang av også mindre alvorlige hendelser kan avdekke risiko og identifisere forbedringsmuligheter, og dermed avverge mer alvorlige hendelser. Det er derfor viktig med et repertoar av metoder for gjennomgang av hendelser.
Illustrasjonen under viser en pyramide med aktuelle metoder. Jo høyere i pyramiden, jo mer alvorlige og komplekse er vanligvis hendelsene som gjennomgås. Et av kriteriene for en grundigere analyse, kan likevel være hendelsens mulige læringsverdi.
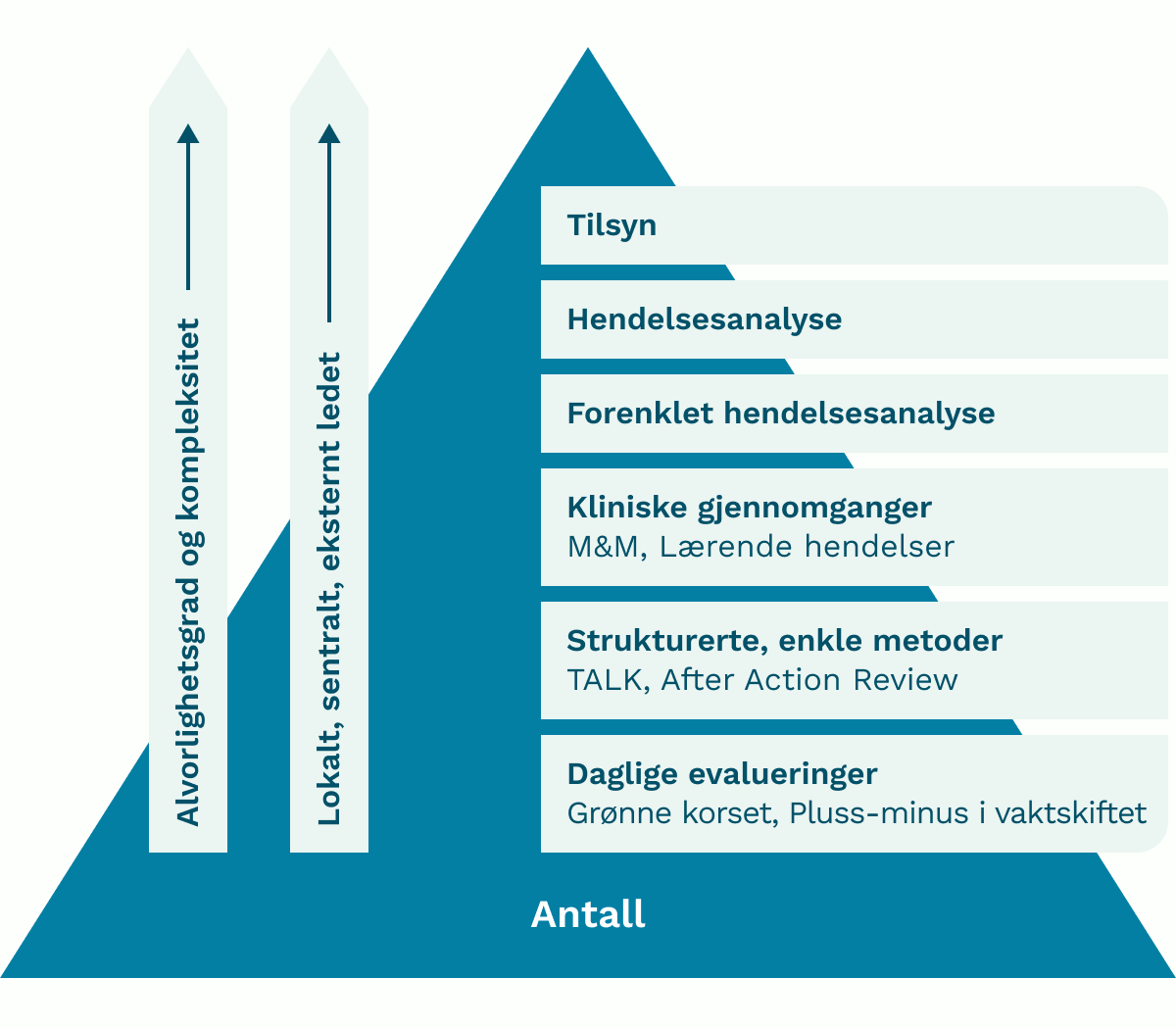
Pyramiden indikerer i tillegg at det varierer om gjennomgangen ledes av eksterne eller lokale personer. For eksempel ledes en hendelsesanalyse gjerne av et eget team for dette, mens forenklet hendelsesanalyse håndteres i avdelingen hvor den har skjedd. Illustrasjonen gir også et bilde av omfang av hendelser som faller innenfor de respektive typer. Medvirkning av involvert personell gjelder alle nivåer.
Når det gjelder saker som er meldt til Helsetilsynet og Ukom, er det viktig at virksomheten samtidig iverksetter en intern gjennomgang av hendelsen [12].
Også det som går bra, kan være gjenstand for gjennomgang. Dette er en sentral del av tenkningen tilknyttet det som refereres til som "safety-II" perspektivet eller resiliensperspektive [13] [14]. Å begynne med læringsgjennomgang av positive hendelser og enkle uønskede hendelser i det daglige, legger et godt grunnlag for hvis det skulle gå galt.
Organisatorisk læring
Med organisatorisk læring menes at erfaringene fra hendelsene formidles og påvirker praksis utover den enkelte avdelingen der den uønskede hendelsen har skjedd. Det bør være strukturer og kultur for at læringsmomenter, informasjon om årsaker, endring av praksis og effekten av tiltak deles slik at flere kan ha nytte av denne innsikten. Læring fra hendelser bør bringes videre til ledermøter og kvalitetsråd, og brukes i risikovurderinger, utviklings- og forbedringsarbeid.
Praktiske virkemidler
Under er eksempler på metoder på de forskjellige nivåene. Noen beskrives i korte trekk, andre mer utfyllende. Det øverste nivået, tilsyn, omfatter statlige tilsyn, undersøkelser gjort av Ukom, samt interne og eksterne revisjoner. Disse ligger utenfor denne guiden og omtales ikke her. De er imidlertid også relevante for involvering og ivaretakelse av de berørte. En nyere studie viser at involvering i forbindelse med statlige tilsyn møter flere utfordringer, blant annet relatert til forskjellige perspektiver og forventinger, kompetanse og ressurser [8].
Pluss-minus
Pluss-minus er en enkel metode som kan brukes i mange situasjoner der man ønsker en oppsummering og evaluering, for eksempel av møter og ved vaktskifte. Varianter av "Hva gikk bra?" og "Hva gikk mindre bra?" er hovedspørsmålene. Disse kan suppleres med utdypende spørsmål, for eksempel om hva som bidro til at det ble slik, hva bør beholdes og hva forbedres, og om noen har andre perspektiver.
Det grønne korset
Det grønne korset [15] er et verktøy med en kalender formet som et medisinsk kors. Til en fast tid hver dag samles teamet, helst tverrfaglig, til et kort møte for å diskutere om det var risiko for eller har skjedd uønskede hendelser. Noen steder tar teamet også en runde på hva som har gått bra. Den første tilnærmingen er i tråd med det som omtales som safety 1, den andre safety 2, på norsk kalles det sikkerhet I og II [6].
Den mest alvorlige hendelsen definerer hvilken farge dagens rubrikk får i korset. Rødt for alvorlig eller betydelig pasientskade, oransje for pasientskade eller hendelse med konsekvens, gul for risiko for pasientskade eller nesten hendelse, og grønn for ingen uønsket hendelse eller ingen risiko. Hendelser skal meldes i det interne avvikssystemet. Svært alvorlige hendelser skal meldes til Helsetilsynet.
Oppfølging varierer fra sted til sted, men en fremgangsmåte er at forbedringstiltak diskuteres kort på det daglige møtet og noteres på veggen ved det grønne korset, på det som ofte kalles forbedringstavlen. Grundigere behandling tas i egne forbedringsmøter eller på personalmøter. Konklusjoner fra møtene, samt eventuelle behov for tiltak på høyere nivå, bringes videre til ledermøter og kvalitetsutvalg. For mer informasjon om forbedringstavler, se Forbedringstavle (itryggehender24-7.no)
Oversiktsstudier viser at slike korte, daglige, tverrfaglige møter, ofte kalt huddles i litteraturen, har en positiv effekt på teamsamarbeid og jobbtilfredshet [16], og på pasientsikkerhet, som målt ved forskjellige pasientutfall og pasientsikkerhetskultur [17]. Det etterlyses imidlertid flere høykvalitetsstudier. Det er noen norske og svenske studier som viser disse funn:
- Bruk av det grønne korset kan bidra til en økning i rapporterte hendelser, men det er barrierer i kulturen som gjør at det fortsatt oppleves vanskelig å melde. Å ha fokus også på det som gikk bra, kan være nyttig for å bøte på dette, blir det foreslått [18].
- En studie som kombinerte sikkerhet I og sikkerhet II i daglige møter fant imidlertid ikke den endring i pasientsikkerhetskultur som man hadde håpet for. Å ville påpeke at noe holdt på å gå galt viste tvert imot en nedgang. Lederstøtte og en åpen og lærende kultur fremheves som viktig for å lykkes. [19]
- En kvalitativ studie av det grønne korset kombinert med sikkerhet II perspektivet rapporterer om flere positive resultater, blant annet bedre samarbeid og samhold, økt psykologisk trygghet, og bedre åpenhets- og meldekultur. [20]
TALK
TALK er en metode for gjennomgang av hendelser i team, der teamet har en selvstyrt, strukturert samtale med formål å lære av en hendelse.
Alle i et team kan lede en slik samtale, og man trenger ikke være utdannet fasilitator.
Konseptet har vært utviklet med EU-midler, er fagfellevurdert og oversatt til 8 språk inkludert norsk. Utviklingsarbeidet ledes av Cardiff and Vale University Health Board (UK) i samarbeid med Barcelona universitetssykehus og Stavanger universitetssykehus [21].
Metoden har fire steg:
T - Target/Tema
Hva skal vi diskutere for å sikre pasientbehandling og sikkerhet? Del ditt perspektiv – og bli enig om et felles tema.
A - Analyse/Analysis
Hva hjalp eller hindret oss i situasjonen? Analyser valgt tema – både det som gikk bra, og det som må forbedres.
L - Læringspunkter/Learning Points
Hva har vi lært av situasjonen? Belys ulike læringspunkter
K – Kjernetiltak/Key Actions
Hva gjør vi videre? Bli enig om tiltak. Fordel ansvar, iverksett og følg opp.
Vel så viktig som strukturen er verdiene eller kulturen metoden bygger på:
- Gi konstruktive tilbakemeldinger.
- Finn løsninger framfor å fordele skyld.
- Identifiser gjerne positive handlinger og atferd.
- Vær profesjonell i kommunikasjonen med andre.
- Vær lærevillig og verdsett alle innspill.
- Se etter små tiltak – og følg dem opp.
For mer info se www.talkdebrief.org. For materialer på norsk se TALK Materials | talkdebrief.org
After Action Review
TALK bygger på en lang tradisjon av erfaringslæringsmetoder, ikke minst den godt dokumenterte After Action Review ([22] [23] [24].
I likhet med TALK kjennetegnes After Action Review av at den kan
- gjøres raskt i en travel hverdag
- gjennomføres av de involverte selv
- føre til hurtig endring av praksis
- ta for seg både positive og uønskede hendelser
After Action Review har noen tilleggselementer. Den har et perspektiv på hva som var planen i utgangspunktet, og følger dermed tett planlegge-gjennomføre – evaluere – korrigere -syklusen som ligger til grunn for Forskriften for ledelse og kvalitetsforbedring i helse- og omsorgstjenesten. Den har også et organisatorisk læringsperspektiv, gjennom det siste av de fem spørsmålene som er strukturen i After Action Review: Hvem forteller vi det vi har lært?
- Hva var intensjonen?
- Hva skjedde?
- Hva har vi lært?
- Hva gjør vi nå?
- Hvem forteller vi det vi har lært?
En fare ved alle erfaringslæringsmetoder er at de kan bli en teknisk øvelse uten full effekt hvis det ikke er en god kultur for læring og åpenhet. På den annen side er det en fordel med en struktur for gjennomgangen, for det kan også bidra til å skape trygghet.
M & M: Morbidity og mortality-møter
Morbidity og Mortality-møter ("sykelighet" og "dødelighet") er en arena som er vanlig særlig innenfor kirurgi og akuttmedisin, hvor uønskede hendelser kan diskuteres. Hensikten er ofte både kvalitetsforbedring/pasientsikkerhet og utdanning/veiledning av de med mindre erfaring. Formen er at det legges frem et case. Det er ikke alltid disse fungerer etter hensikt. De fleste kirurger i en norsk studie fortalte det manglet struktur, regelmessighet, og personlig støtte i forbindelse med "M og M" [25]. Informanter fra en annen studie fortalte blant annet at møtene vekslet mellom kritikk og skryt, at det var forskjellsbehandling og mangel på åpenhet [26]. Det som fremmer gode M og M-møter er blant annet [25] [26] [27]
- struktur på møtene
- struktur på seleksjon og presentasjon av case
- at nøkkelpersonell deltar
- fokus på system
- støtte til de som fremlegger
Lærerike hendelser (neste punkt) har momenter som også er relevante for M og M-møter.
Lærerike hendelser
Mange steder har metoder for gjennomgang av de alvorligere hendelser. Konseptet for Lærerike hendelser er at både store og små problemer som har oppstått i den kliniske hverdagen, kan tas opp og diskuteres i felleskap i en avdeling. Av interesse er alt som har gitt selvopplevd læringsutbytte, eller som har ført til at man ville håndtert ting annerledes neste gang [28].
Dette krever en psykologisk trygg arbeidsplass der kollegaer er lyttende og støttende. Lokal ledelse bør være aktivt til stede under møtene, sørge for søkelys på det faglige og lede oppmerksomheten bort fra individfokus. Feil og problemer kan avstigmatiseres ved å være tydelig på at alle kan oppleve det, og at læring av problemer er et felles ansvar. Ikke bare de formelle lederne, men også de erfarne kollegaer, "nestorene" har en viktig rolle ved å være aktive og selv legge frem hendelser der de "ikke fremstår som helter" [28].
Metoden er relevant også for andre deler av helse- og omsorgstjenesten enn de rent kliniske miljøene. Forskjellen på TALK og After Action Review, er at Lærerike hendelser innebærer fremlegg av en episode eller case, etterfulgt av faglig diskusjon. Det skiller seg fra M & M-møter ved at også mindre hendelser og problemer kan være gjenstand for diskusjon.
Forenklet hendelsesanalyse
Flere virksomheter har etter hvert tatt i bruk forenklede hendelsesanalyser. Disse skiller seg fra en fullstendig hendelsesanalyse ved at helsepersonell og andre involverte intervjues samlet og ikke individuelt, og ved at de ikke ledes av et eksternt analyseteam, men av ledelsen lokalt.
Sentralt er å få satt opp hendelsesforløpet i en forenklet tidslinje, og gi helsepersonell anledning til å fortelle om sin opplevelse av hendelsen. Deretter diskuterer man årsaker, og identifiserer, prioriterer og iverksetter tiltak.
I Helsetilsynets rapport 4 (2019) er det et kapittel om denne metoden med utgangspunkt i en evaluering gjort av Universitetet i Nord-Norge (UNN) [29]. Evalueringen viste at fordeler ved forenklede hendelsesanalyser var:
- Gjennomgangen kan holdes kort tid etter hendelsen
- Tiltak kan iverksettes raskt
- Det er ressurseffektivt:
- Man finner de samme årsakstypene som ved mer omfattende hendelsesanalyser
- Flere gjennomganger kan gjennomføres, som også gir mer læring, siden metoden er mindre ressurskrevende enn mer omfattende hendelsesanalyser
- Det kan redusere behovet for tilsyn
- Det kan fungere som støtte for de involverte
Med hensyn til siste punkt, skriver UNN
"«det andre offeret» i alvorlige hendelser er helsepersonellet. Vår erfaring er at en hendelsesgjennomgang kan fungere som støtte for helsepersonell som er involvert i en alvorlig hendelse. Ved UNN har ledere etter hendelsesgjennomganger bedt involverte om unnskyldning for at de var satt i en posisjon der en alvorlig hendelse før eller senere ville oppstå."
En forutsetning for bruk av forenklede hendelsesanalyser er støtte fra ledelsen over.
Disse er ikke nevnt i evalueringen, men det kan tilføyes at andre viktige forutsetninger er
- psykologisk trygghet i gruppen av involverte
- tillit mellom dem som leder den forenklede hendelsesanalysen og de ansatte.
Til forskjell fra hendelsesanalyser som bruker individuelle, eventuelt også anonymiserte samtaler som metode, innebærer forenklet hendelsesanalyse deltakelse i fellesmøter og åpen diskusjon i stedet. Dette kan være vanskelig i et utrygt miljø. Samtidig kan fellessamtaler i et trygt miljø potensielt gi mer støtte enn et nøytralt intervju.
Prosessen for forenklet hendelsesanalyse ledes av ledere og andre som er nærmere de involverte, til forskjell fra større hendelsesanalyser som ledes av et eksternt team. Lokal ledelse kan ofte være en fordel fordi de kjenner forholdene og praksisen godt. Men uten nødvendig tillit mellom de forskjellige aktørene kan det noen ganger også være en ulempe.
Hendelsesanalyse
Hendelsesanalyse er en strukturert gjennomgang etter alvorlige uønskede hendelser av relevant dokumentasjon, og samtaler med involverte helsepersonell samt pasient/pårørende. Formålet er å finne bakenforliggende årsaker på systemnivå for å hindre eller redusere risiko for gjentakelse. Hendelsesanalyse ledes av en person (analyseleder) som ikke tilhører arbeidstedet der hendelsen har skjedd, og som har fått opplæring i metodikken. Personene som har vært involvert i hendelsen, skal ikke være en del av analyseteamet, men gir sine perspektiver gjennom samtaler eller intervjuer.
For en nærmere beskrivelse vises det til Risiko- og hendelsesanalyse – Håndbok for helsetjenesten - Helsedirektoratet (2016/2019).
Noen av fordelene og ulempene ved denne metoden er belyst i forbindelse med omtalen av forenklede hendelsesanalyser.
Eksempler på organisatorisk læring
Organisatorisk læring er lett i teorien å være enig i, men erfaringsmessig vanskelig å få til i praksis. Her er noen eksempler på hvordan det kan gjøres:
- utarbeidelse av anonyme læringsnotater, som gjøres tilgjengelig for alle medarbeidere, for eksempel på intranett, eventuelt også åpent på internett
- fremlegg av caseeksempler på ledersamlinger, kvalitetsdager og lignende
- implementering av tiltak på bred basis, utover avdelingen der hendelsen har skjedd
Offentliggjøring internt eller eksternt, selv når eksemplet er anonymisert, bør ta hensyn til hvordan de involverte opplever fremstillingen. For mestring er det viktig å "eie" sin egen fortelling.
Eksempler på endringer/forbedringer etter læringsgjennomganger
Forbedringstiltak kan være:
- kompetanseheving: kurs, veiledning m fl
- tiltak for å bedre forståelsen av andres perspektiv og behov: forventningsavklaringer, "skygging", det vil si å følge i en annens fotspor gjennom en dag eller situasjon
- endringer i rutiner og prosedyrer
- arbeidsmiljøtiltak, for eksempel arbeidsmiljøseminarer med metoder for å bedre kommunikasjonskultur og trygghet til å kunne si fra
- organisatoriske tiltak, for eksempel regelmessige møter for å bedre samarbeid med andre avdelinger
1. West, M.A., Effective Teamwork. 1994: Wiley.
2. Lyubovnikova, J., et al., 24-Karat or fool’s gold? Consequences of real team and co-acting group membership in healthcare organizations. European Journal of Work and Organizational Psychology, 2015. 24: p. 929-950.
3. Edmondson, A., Psychological Safety and Learning Behavior in Work Teams. Administrative Science Quarterly, 1999. 44(2): p. 350-383.
4. Helse- og omsorgsdepartemenet, Forskrift om ledelse og kvalitetsforbedring i helse- og omsorgstjenesten. 2016.
5. Kolb, D.A., Experiential Learning: Experience as the Source of Learning and Development. 1984, Englewood Cliffs, New Jersey: Prentice-Hall Inc.
6. Aase, K., Pasientsikkerhet. 2022: Universitetsforlaget.
7. Edmondson, A.C., Learning from failure in health care: frequent opportunities, pervasive barriers. Quality and Safety in Health Care, 2004. 13(suppl 2): p. ii3-ii9.
8. Øyri, S.F., et al., External inspection approaches and involvement of stakeholders' views in inspection following serious incidents - a qualitative mixed methods study from the perspectives of regulatory inspectors. BMC Health Serv Res, 2024. 24(1): p. 300.
9. Willis, D., J. Yarker, and R. Lewis, Lessons for leadership and culture when doctors become second victims: a systematic literature review. BMJ Leader, 2019. 3: p. 81 - 91.
10. Schiess, C., et al., A Transactional "Second-Victim" Model-Experiences of Affected Healthcare Professionals in Acute-Somatic Inpatient Settings: A Qualitative Metasynthesis. J Patient Saf, 2021. 17(8): p. e1001-e1018.
11. NHS England and NHS Improvement, The NHS Patient Safety Strategy: Safer culture, safer systems, safer patients. 2019. p. 84.
12. Simonsen, M.C.A., Sett i gang og gjennomgå den uønskede hendelsen, in Dagens medisin. 2022.
13. Hollnagel E, B.J., Wears R, editors. , Resilient health care. 2013, Boca Raton: CRC Press.
14. Wiig, S., et al., Defining the boundaries and operational concepts of resilience in the resilience in healthcare research program. BMC Health Serv Res, 2020. 20(1): p. 330.
15. Beskrivelsen av det grønne korset er en sammenstilling av prosedyrer fra forskjellige sykehus i Norge.
16. Rowan, B.L., et al., The impact of huddles on a multidisciplinary healthcare teams' work engagement, teamwork and job satisfaction: A systematic review. J Eval Clin Pract, 2022. 28(3): p. 382-393.
17. Franklin, B.J., et al., Impact of multidisciplinary team huddles on patient safety: a systematic review and proposed taxonomy. BMJ Qual Saf, 2020. 29(10): p. 1-2.
18. Birkeli, G.H., H.K. Jacobsen, and R. Ballangrud, Nurses' experience of incident reporting culture before and after implementing the Green Cross method: A quality improvement project. Intensive Crit Care Nurs, 2022. 69: p. 103166.
19. Wahl, K., M. Stenmarker, and A. Ros, Experience of learning from everyday work in daily safety huddles-a multi-method study. BMC Health Serv Res, 2022. 22(1): p. 1101.
20. Elvegård, R., Hvordan kan det å lære av suksesser, uønskede hendelser og alt i mellon, bidra til økt pasientsikkerhet og et helsefremmende arbeidsmiljø?, in Fakultet for helse- og sosialvitenskap. 2021, Universitetet i Sør-Øst Norge: Kongsberg.
21. Aspelund, C. Dette er TALK Debrief. 2021; Available from: https://www.helse-stavanger.no/om-oss/nyheter/dette-er-talk-debrief.
22. Baird, L., P. Holland, and S. Deacon, Learning from action: Imbedding more learning into the performance fast enough to make a difference. Organizational Dynamics, 1999. 27(4): p. 19-32.
23. Tannenbaum, S.I. and C.P. Cerasoli, Do team and individual debriefs enhance performance? A meta-analysis. Hum Factors, 2013. 55(1): p. 231-45.
24. Keiser, N.L. and W. Arthur, A meta-analysis of the effectiveness of the after-action review (or debrief) and factors that influence its effectiveness. J Appl Psychol, 2021. 106(7): p. 1007-1032.
25. Øyri, S.F., et al., Learning from experience: a qualitative study of surgeons' perspectives on reporting and dealing with serious adverse events. BMJ Open Qual, 2023. 12(2).
26. Sinitsky, D.M., et al., Morbidity and mortality meetings to improve patient safety: a survey of 109 consultant surgeons in London, United Kingdom. Patient Saf Surg, 2019. 13: p. 27.
27. Vreugdenburg, T.D., et al., Morbidity and mortality meetings: gold, silver or bronze? ANZ J Surg, 2018. 88(10): p. 966-974.
28. Drewes, C., S. Fasting, and S.E. Gisvold, Kultur for bedre pasientsikkerhet. Tidsskrift for den Norske Laegeforening, 2021(16).
29. Lindekleiv, H.o.F.-K.H.S., Kapittel 8 Erfaringer med hendelsesanalyse og hendelsesgjennomgang, in Pasient- og pårørendeperspektiv ved alvorlige hendelser. Eksempler og tilsynserfaringer fra Statens helsetilsyns arbeid med varsler om alvorlige hendelser i 2018. 2019, Statens helsetilsyn.